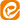دوره آموزش مراقبت های ویژه آی سی یو؛برای شرکت کردن در دوره آموزش مراقبت های ویژه آی سی یو میتوانید از گروه آموزشی علیم اندیشان پرستاری کمک بگیرید.
ثبتنام در دوره آموزش مراقبتهای ویژه آیسییو (ICU) میتواند فرصتهای زیادی را برای افرادی که به حوزههای مراقبتی و درمانی علاقهمند هستند، فراهم کند. این دوره برای کسانی که قصد دارند در بخشهای حساس بیمارستانها و مراکز درمانی فعالیت کنند، بسیار حیاتی است. در ادامه، دلایل مختلفی که ممکن است شما را به ثبتنام در این دوره تشویق کند، آورده شده است:
- فرصت شغلی در یک زمینه حیاتی و پر تقاضا
مراقبتهای ویژه بهویژه در بخشهای آیسییو، به دلیل اهمیت بالای آن در حفظ و بهبود سلامت بیماران بحرانی، همواره در حال رشد و توسعه است. تقاضا برای پرستاران و متخصصان مراقبتهای ویژه در سطح جهانی بالا است. این دوره به شما کمک میکند تا به عنوان یک کارشناس ماهر و متخصص در این حوزه وارد بازار کار شوید.
- آموزش تخصصی برای ارائه مراقبتهای مؤثر
دوره آموزش مراقبتهای ویژه آیسییو به شما تکنیکها و دانش تخصصی لازم را برای مراقبت از بیماران با شرایط بحرانی آموزش میدهد. در این دوره شما با روشهای پیشرفته مراقبت، استفاده از دستگاهها و تکنولوژیهای مدرن پزشکی، و روشهای پیشگیری و درمان بیماریهای شدید آشنا میشوید. این مهارتها برای ارائه بهترین خدمات به بیماران در شرایط بحرانی ضروری است.
- بهبود مهارتهای بالینی و تصمیمگیری
در محیط آیسییو، شما با بیمارانی روبهرو هستید که وضعیتهای پزشکی پیچیده و بحرانی دارند. این دوره به شما این امکان را میدهد که مهارتهای بالینی خود را در ارزیابی وضعیت بیماران، تصمیمگیریهای پزشکی سریع و موثر، و تجزیه و تحلیل علائم بحرانی بهبود دهید. این مهارتها شما را قادر میسازد تا در شرایط استرسزا و حساس بهترین عملکرد را داشته باشید.
- فرصتهای رشد شغلی و ارتقاء
با گذراندن دورههای تخصصی مراقبتهای ویژه آیسییو، شما میتوانید شانس ارتقاء در حرفه پزشکی خود را افزایش دهید. بسیاری از پرستاران و کادر پزشکی که این دورهها را گذراندهاند، میتوانند در مراکز درمانی معتبر و تخصصی مانند بیمارستانهای دولتی، خصوصی، یا بیمارستانهای آموزشی مشغول به کار شوند و در مراحل بالاتر شغلی مانند سرپرستی بخشهای مراقبت ویژه یا مشاوره در بهبود کیفیت خدمات درمانی ارتقا پیدا کنند.
- افزایش اعتماد به نفس در کار با بیماران بحرانی
مراقبت از بیمارانی که وضعیتهای بحرانی دارند، نیازمند تجربه، دانش و دقت بالاست. گذراندن دوره مراقبتهای ویژه آیسییو به شما این اعتماد به نفس را میدهد که با وجود فشار و استرس، بهترین مراقبتها را برای بیماران فراهم کنید. توانایی مدیریت بحران و مقابله با مشکلات پیشبینی نشده باعث میشود که شما در موقعیتهای حساس کاری راحتتر و مؤثرتر عمل کنید.
- آشنایی با جدیدترین تکنولوژیها و تجهیزات پزشکی
در دوره مراقبتهای ویژه آیسییو، شما با جدیدترین دستگاهها و فناوریهای پزشکی که برای مراقبت از بیماران در وضعیت بحرانی طراحی شدهاند، آشنا میشوید. این شامل مانیتورهای بیمار، دستگاههای تنفسی، دستگاههای تزریق دارو، و سایر تجهیزات حیاتی است که در آیسییو مورد استفاده قرار میگیرند. این آشنایی با تجهیزات مدرن شما را قادر میسازد تا کار با تکنولوژیهای پیچیده را بهخوبی یاد بگیرید.
- کمک به بهبود کیفیت مراقبتهای پزشکی و کاهش مرگومیر
تخصص در مراقبتهای ویژه میتواند تأثیر زیادی در کاهش میزان مرگومیر و عوارض در بیماران بحرانی داشته باشد. با دریافت آموزشهای تخصصی، شما قادر خواهید بود به صورت مؤثری با تیم پزشکی همکاری کرده و نقش مهمی در بهبود وضعیت بیماران ایفا کنید.
- کار در محیطهای پزشکی معتبر
فارغالتحصیلان این دوره میتوانند در بیمارستانهای تخصصی، مراکز درمانی دانشگاهی، یا بخشهای آیسییو مراکز پزشکی بزرگ مشغول به کار شوند. این محیطها میتوانند فرصتهای آموزشی و پژوهشی جدیدی را برای شما فراهم کنند و به رشد حرفهای شما کمک کنند.
- رضایت شخصی از کمک به بیماران بحرانی
یکی از بزرگترین مزایای کار در مراقبتهای ویژه، این است که شما به بیماران بحرانی کمک میکنید تا از وضعیتهای تهدیدآمیز زندگی خود بهبود یابند. کمک به نجات جان بیماران و بهبود وضعیت آنها حس رضایت و افتخار بزرگی به همراه دارد. شما نهتنها در عرصه پزشکی رشد میکنید، بلکه تأثیر مثبت در زندگی افراد خواهید گذاشت.
- آمادگی برای مقابله با شرایط بحرانی و اورژانسی
در این دورهها، شما برای مقابله با شرایط اورژانسی و بحرانی مانند شوک، توقف تنفس، یا مشکلات قلبی و تنفسی آماده میشوید. آموزشهای مربوط به احیای قلبی ریوی (CPR)، استفاده از دستگاههای تنفسی، و مدیریت داروهای خاص در این شرایط به شما کمک میکند تا در مواقع بحرانی واکنش سریع و مؤثر نشان دهید.
دوره آموزش مراقبتهای ویژه آیسییو یک فرصت عالی برای کسانی است که میخواهند در یکی از حساسترین و ضروریترین بخشهای پزشکی فعالیت کنند. این دوره به شما دانش و مهارتهای لازم را برای مراقبت از بیماران در وضعیت بحرانی میدهد و شما را برای کار در محیطهای شلوغ و استرسزا آماده میکند. با ثبتنام در این دوره، میتوانید به عنوان یک متخصص مراقبتهای ویژه با توانمندیهای بالاتر وارد دنیای پزشکی شوید و در این زمینه به رشد و موفقیت دست یابید.
برای کسب اطلاعات بیشتر کلیک کنید:دوره های پرستاری با مدرک بین المللی-گرفتن مدرک دستیار پزشک-دوره زیبایی برای پزشکان

برای گذراندن دوره آموزش مراقبت های ویژه آی سی یو با ما تماس بگیرید.
وظایف، اختیارات و مسئولیت های پرستار مراقبت ویژه:
- مطابق با اهداف تعیین شده، قوانین و مقررات است.
- خود را به بیماران بستری شده و بستگان آنها معرفی می کند، از انطباق بیمار اطمینان حاصل می کند.
- با استفاده از فرم شناسایی بیمار فرآیند پرستاری، ارزیابی جامعی از بیمار انجام می دهد، نیازهای مراقبتی را تعیین و ثبت می کند.
- تهیه و اجرای طرح مراقبت از بیمار، ارزیابی نتایج و ایجاد تمهیدات جدید در مراقبت با توجه به نیازها.
- از بیماران و نزدیکان آنها حمایت معنوی و انگیزشی می کند و در مواقع لزوم آنها را برای دریافت حمایت روانی راهنمایی می کند.- در جلسات مربوط به بیمار شرکت می کند و نظر می دهد.
- بیمار را برای مداخلات تشخیصی و درمانی آماده می کند، در حین عمل حمایت می کند و بعد از عمل نظارت می کند.
- نمونه های مربوط به بیمار را می گیرد، از تحویل مناسب و به موقع به محل اطمینان می یابد.
- هر مرحله از عملکرد پرستاری را به موقع و کامل ثبت می کند.
- سوابق پرستاری مربوط به مراقبت و درمان اعمال شده به بیمار و مشاهدات را به صورت کتبی و شفاهی در حین شیفت/تغییر شیفت و در کنار تخت ارائه می کند.
- شرایط فیزیولوژیکی، روانی و غیره بیمار. تغییرات آن را نظارت می کند، مشاهدات روزانه را انجام می دهد و ثبت می کند.
- با ارزیابی روش های مقابله با استرس و مهارت های حل مسئله به رشد مهارت ها کمک می کند. سازگاری با تغییرات بدن را ارزیابی می کند، از آن حمایت می کند و در صورت لزوم به واحد مربوطه هدایت می کند.
- در درخواست ابزار و مواد مورد نیاز خدمات پرستاری به افراد مربوطه نظر می دهد.
- بررسی می کند که مواد لازم برای تمرینات پرستاری کافی و در شرایط کارآمد باشد.
- در چارچوب همکاری تیمی به بیماران و نزدیکان آنها اطلاع می دهد.
- با برقراری ارتباط با تیم توانبخشی، هماهنگی را فراهم می کند.
- با کنترل محرک های محیطی مانند صدا، نور، گرمایش و تهویه به بیماران اجازه خواب و استراحت می دهد.
- محیطی امن در برابر عفونت و حوادث فراهم می کند. با تکنیکهای (آسپسیس، عقیمسازی، ایزولهسازی و غیره) که در مراقبتهای پرستاری مورد نیاز است، مطابقت دارد و آن را تضمین میکند. اقدامات احتیاطی لازم را برای بیمارانی که نیاز به ایزوله دارند انجام می دهد.
- درخواست کتبی و امضا شده پزشک، درمان برنامه ریزی شده را در فرم مشاهده پرستار ثبت می کند، آن را اعمال می کند، عوارض و عوارض جانبی را نظارت و ثبت می کند.
- حمل و نقل ایمن بیمار را تضمین می کند.
- برای تامین ایمن داروها و نگهداری ایمن و منظم آنها در شرایط مناسب با داروخانه همکاری می کند. تاریخ انقضای داروها را بررسی می کند.
- مصرف مواد مخدر را کنترل می کند و دستورات را رعایت می کند. در زمان تحویل مواد مخدر را شمارش و ثبت می کند.
- به بیمار و خانواده او؛ ارائه آموزش و مشاوره در مورد بیماری ها و مسائل بهداشتی عمومی و در صورت لزوم آنها را به افراد و مؤسسات مربوطه هدایت می کند.
- به طور کل نگر با بیمار برخورد می کند و مهارت های ارتباطی و زندگی مستقل لازم را در روند زندگی روزمره فراهم می کند. این آموزش، حمایت و نظارت بر بهبود کیفیت زندگی با بهبود مراقبت از خود است.
- از زمان پذیرش بیمار در موسسه، برنامه ریزی و آموزش های ترخیص را انجام می دهد.
- مراقبت از کاتتر از بیماران و بستگان آنها، پیشگیری و مراقبت از زخم های فشاری، توانبخشی مثانه و روده، مراقبت از پا، استفاده از دستگاه ها و داروها، اهمیت تغذیه، کنترل مایعات، کنترل و اهمیت وضعیت، پیشگیری از ناهنجاری ها و اهمیت تداوم. فعالیت های بدنی به منظور ارائه دامنه حرکتی مشترک و آموزش در مورد موضوعات مشابه.
- آبیاری مثانه و مراقبت از بی اختیاری ادرار را فراهم می کند، آموزش مثانه و روده را فراهم می کند.
- از بیماران ترمینال و خانواده های آنها حمایت می کند.
- این اطمینان را می دهد که بیمار در صورت فوت آماده شده و به سردخانه منتقل می شود. اقداماتی را برای جلوگیری از ابتلای سایر بیماران انجام می دهد.
- در صورت فوت بیمار کارت دارویی متعلق به بیمار و داروهای مصرف نشده از داروخانه باطل می شود.
- در صورت مشاهده علائم عفونت به افراد مربوطه اطلاع می دهد.
- شناسایی موارد اضطراری و اقدام مناسب و نگهداری سوابق مربوطه. این تضمین می کند که وسایل اضطراری همیشه آماده استفاده هستند.
- در تحقیقات در زمینه توانبخشی، مراقبت های ویژه و خدمات پرستاری شرکت می کند.
- تمامی کاربردهای خود را در راستای قوانین اخلاقی قرار میدهد.
علل ایست قلبی ناگهانی چیست؟ آنچه باید انجام شود؟
سلامت قلب موضوعی است که به طور مستقیم بر کیفیت زندگی تأثیر می گذارد و امروزه مورد توجه بسیاری از افراد قرار می گیرد. ایست قلبی ناگهانی که ممکن است در هر لحظه از زندگی با آن مواجه شوید، وضعیتی است که عواقب غیرمنتظره و جدی دارد. در ادبیات پزشکی به آن ایست قلبی نیز گفته می شود. آگاهی از علل ایست قلبی ناگهانی و اقدامات احتیاطی که می توان انجام داد، اولین قدم در مواجهه با چنین شرایطی است. ایست قلبی ناگهانی اغلب بدون هیچ علامتی رخ می دهد و تهدید کننده زندگی است. استرس، عادات غذایی نادرست، عوامل ژنتیکی و بسیاری دلایل دیگر می تواند بر عملکرد طبیعی قلب تأثیر بگذارد و خطر ایست قلبی ناگهانی را افزایش دهد. پس ایست قلبی چیست ؟
ایست قلبی ناگهانی چیست؟
مرگ ناگهانی قلبی یک وضعیت خطرناک است که زمانی رخ می دهد که قلب به طور غیرمنتظره ای متوقف شود و نتواند خون را به بدن پمپاژ کند. این وضعیت که معمولاً به سرعت ایجاد میشود و نیاز به مداخله فوری دارد، میتواند حتی در افرادی که هیچ بیماری قلبی شناخته شدهای ندارند نیز رخ دهد. اکثریت قریب به اتفاق موارد مرگ ناگهانی قلبی ناشی از بیماری عروق کرونر است. علاوه بر این، اختلالات ریتم قلب، بیماریهای ساختاری قلب و عفونتهایی که بر قلب تأثیر میگذارند نیز ممکن است خطر مرگ ناگهانی قلبی را افزایش دهند.
در صورت مشاهده علائمی مانند درد قفسه سینه، تنگی نفس و سرگیجه که شایع ترین نشانه های مرگ ناگهانی قلبی هستند، باید فوراً به دنبال کمک پزشکی باشید. ضمناً در مواردی که هوشیاری از بین رفته یا نبض احساس نمی شود، باید بدون معطلی به اورژانس مراجعه کرد.
تشخیص زودهنگام و درمان مناسب نقش مهمی در پیشگیری از مرگ ناگهانی قلبی دارد. بررسیهای منظم سلامت بهویژه برای گروههای پرخطر (سیگاریها، بیماران فشار خون بالا و غیره) حیاتی است. به لطف این بررسیها، تشخیص بیماریهای قلبی در مراحل اولیه و انجام اقدامات احتیاطی امکانپذیر خواهد بود.
چه چیزی باعث ایست قلبی ناگهانی می شود؟
باید بدانید که مرگ ناگهانی قلبی در نتیجه توقف غیرمنتظره و سریع قلب اتفاق می افتد. چنین اتفاقاتی اغلب به دلیل مشکلات مختلف سلامتی رخ می دهد و متأسفانه اغلب می تواند کشنده باشد. می توان با بررسی علل مرگ ناگهانی قلبی به پیشگیری از چنین مواردی کمک کرد.
اول از همه، شایع ترین علتی که می تواند منجر به مرگ ناگهانی قلبی شود، بیماری عروق کرونر (CAD) است. CAD زمانی رخ می دهد که شریان های قلب باریک یا مسدود می شوند و از جریان خون کافی به قلب جلوگیری می کنند. می تواند خطر حمله قلبی را افزایش دهد و باعث مرگ ناگهانی قلبی شود.
علاوه بر این، آریتمی ها علت اصلی مرگ ناگهانی قلبی هستند. آریتمی فعالیت الکتریکی غیر طبیعی قلب است و باعث ضربان قلب نامنظم می شود. نوعی آریتمی به نام فیبریلاسیون بطنی می تواند عملکرد هماهنگ قلب را مختل کند و باعث مرگ ناگهانی قلبی شود.
همچنین، بیماری های ساختاری قلب و ناهنجاری های مادرزادی از جمله علل مرگ ناگهانی قلبی هستند. به طور خاص، کاردیومیوپاتی هیپرتروفیک می تواند منجر به مرگ ناگهانی قلبی در نتیجه ضخیم شدن غیر طبیعی عضلات قلب شود.
سایر علل مرگ ناگهانی قلبی شامل مواد دوپینگ و مصرف مواد مخدر، عدم تعادل الکترولیت ها و عفونت های شدید است. در نهایت در برخی موارد ممکن است علت مرگ ناگهانی قلبی مشخص نشود و به این موارد ایدیوپاتیک می گویند.
بیشتربدانید:دوره آموزش نسخه خوانی-آموزش مدیریت زخم تهران-دوره زخم نظام پرستاری-دوره آموزش مراقبت های ویژه آی سی یو
علائم ایست قلبی ناگهانی چیست؟
پیشبینی ایست قلبی دشوار است، اما برخی علائم و عوامل خطر میتوانند از قبل آن را نشان دهند. توجه به این علائم و انجام اقدامات احتیاطی حیاتی است. قبل از هر چیز باید دانست افرادی که سابقه خانوادگی ایست قلبی ناگهانی دارند در معرض خطر هستند. علاوه بر این، بیماری های ژنتیکی و مشکلات ساختاری در قلب نیز می تواند باعث این وضعیت شود. بنابراین، اگر یکی از عزیزان دچار مرگ ناگهانی قلبی شده یا سابقه خانوادگی بیماری قلبی وجود دارد، مهم است که توسط پزشک معاینه شود. علائم ایست قلبی ناگهانی به شرح زیر است:
یکی از علائمی که اغلب در افرادی که دچار مرگ ناگهانی قلبی می شوند مشاهده می شود ضعف و خستگی است. خستگی مداوم علیرغم استراحت ممکن است نشانه این باشد که قلب نمی تواند عملکرد طبیعی خود را انجام دهد. علاوه بر این، احساس فشار یا درد در قفسه سینه نیز باید در نظر گرفته شود. درد قفسه سینه، به ویژه در هنگام فعالیت بدنی، نشان می دهد که اکسیژن مورد نیاز قلب تامین نمی شود.
تنگی نفس یکی دیگر از علائمی است که ممکن است نشان دهنده مرگ ناگهانی قلبی باشد. اگر حتی فعالیت های کم شدت باعث تنگی نفس شود، ممکن است نشان دهنده این باشد که قلب به اندازه کافی خون پمپاژ نمی کند. علاوه بر این، علائمی مانند سرگیجه، غش و تپش قلب نیز ممکن است نشان دهنده خطر مرگ ناگهانی قلبی باشد.
برای گذراندن دوره آموزش مراقبت های ویژه آی سی یو با ما تماس بگیرید.
در ایست قلبی چه باید کرد؟
کارهایی که در ایست قلبی باید انجام داد به شرح زیر است:
کاهش خطر مرگ ناگهانی قلبی با اتخاذ یک سبک زندگی سالم و معاینات منظم پزشکی امکان پذیر است. اول از همه، اجتناب از عادات مضر مانند سیگار کشیدن و الکل بسیار مهم است. کاهش یا قطع کامل مصرف این مواد تاثیر مثبتی بر سلامت قلب خواهد گذاشت.
ورزش منظم همچنین می تواند خطر مرگ ناگهانی قلبی را به میزان قابل توجهی کاهش دهد. علاوه بر ورزش، سازگاری با برنامه غذایی سالم نیز از اهمیت بالایی برخوردار است.
کاهش مصرف نمک، چربی اشباع و شکر؛ افزایش مصرف میوه ها، سبزیجات، غلات کامل و منابع پروتئین بدون چربی برای سلامت قلب مفید است.
مدیریت استرس نیز عامل مهمی در کاهش خطر مرگ ناگهانی قلبی است. وقتی تحت استرس است، بدن هورمون کورتیزول بیشتری ترشح می کند که منجر به افزایش فشار خون می شود.
معاینات منظم پزشکی و ویزیت های پزشک به تشخیص و درمان زودهنگام عوامل خطر کمک می کند و خطر مرگ ناگهانی قلبی را کاهش می دهد. برای افراد بالای 40 سال بسیار مهم است که حداقل سالی یک بار فشار خون، کلسترول و قند خون خود را چک کنند.
خطر مرگ ناگهانی قلبی چگونه تشخیص داده می شود؟
تشخیص در گروه بیماران در معرض خطر مرگ ناگهانی قلبی از اهمیت بالایی برخوردار است. بنابراین لازم است این بیماران با روش های مناسب برای تشخیص و مداخله به موقع مورد ارزیابی قرار گیرند. قبل از هرچیز باید با در نظر گرفتن مهم ترین علت ایست قلبی ناگهانی در بزرگسالان و عوامل خطر احتمالی، یک تاریخچه دقیق و معاینه فیزیکی انجام شود. علاوه بر این، مشکلات احتمالی را می توان با بررسی ریتم قلب و فعالیت های الکتریکی با الکتروکاردیوگرافی (ECG) تشخیص داد.
اکوکاردیوگرافی نیز اغلب در ارزیابی دقیق گروه های بیمار پرخطر استفاده می شود. با روش اکوکاردیوگرافی می توان اطلاعاتی در مورد عضلات قلب، ساختار دریچه ها و عملکرد پمپاژ به دست آورد. بنابراین، به تعیین خطر مرگ ناگهانی قلبی به دلیل مشکلات قلبی مانند نارسایی قلبی و ناهنجاریهای ساختاری کمک میکند.
هولتر مانیتورینگ روشی است که با ثبت مداوم ECG به نظارت بر اختلالات ریتم قلب کمک می کند. مشکلات ریتم قلب که در طول فعالیت های روزانه در بیماران در معرض خطر مرگ ناگهانی قلبی رخ می دهد را می توان از این طریق آشکار کرد.
درمان بیماران در معرض خطر مرگ ناگهانی قلبی را می توان با دارو درمانی یا برنامه های کاربردی دستگاه (مانند ضربان ساز یا دفیبریلاتور قابل کاشت) برنامه ریزی کرد. برای تعیین اینکه کدام یک از این گزینه های درمانی مناسب است، پزشکان اغلب روشی به نام آزمایش الکتروفیزیولوژیک را انجام می دهند. در طول آزمایش الکتروفیزیولوژیک، کاتترهای مخصوصی در قلب قرار داده می شود و تکانه های الکتریکی ارسال می شود و تمایل به آریتمی قلب ارزیابی می شود.
روشهای مورد نیاز برای تشخیص در گروههای بیمارانی که در معرض خطر مرگ ناگهانی قلبی هستند شامل شرح حال، معاینه فیزیکی، نوار قلب، اکوکاردیوگرافی ، مانیتورینگ هولتر و آزمایش الکتروفیزیولوژیک است. به لطف این روش ها می توان وضعیت بیماران پرخطر را بهتر درک کرد و رویکردهای درمانی مناسب را تعیین کرد.
مرگ ناگهانی قلبی در کدام محدوده سنی اتفاق می افتد؟
ایست قلبی ناگهانی می تواند در افراد در هر سنی رخ دهد. با این حال، به دلیل افزایش فراوانی برخی از اختلالات، با افزایش سن شیوع بیشتری دارد.
واحد مراقبت های ویژه (ICU) چیست؟
آی سی یو بخشی از بیمارستان است که از افرادی که به شدت بیمار هستند مراقبت می کند. بیماران بستری در ICU مشکلات سلامتی جدی دارند که می تواند زندگی را تهدید کند. این مشکلات عبارت اند از:
• آسیب جدی جسمانی
• مبتلا بودن به بیماری جدی
• در دوره نقاهت بودن پس از جراحی بزرگ
در ICU، بیماران در تمام زمان ها، 24 ساعت شبانهروز، توسط تیم هایی از پزشکان متخصص مراقبت میشوند.
ICU از این نظر با سایر بخش های بیمارستان متفاوت است:
تخت های کمتری وجود دارد.
هر تخت دارای تجهیزات زیادی برای مراقبت از بیماران حاد است.
بازدیدکنندگان کمتری مجاز به ورود هستند.
بیماران کمتری برای مراقبت از هر پرستار وجود دارد : اغلب به ازای هر 1 یا 2 بیمار یک پرستار وجود دارد.
چرا افراد در ICU بستری می شوند؟
1. در وضعیت بحرانی قرار دارند
2. نیاز به مراقبت تخصصی دارد
3. باید همیشه از نزدیک تحت نظر باشند
4. بعد از جراحی بزرگ
5. به دنبال تصادف (مثلاً تصادف اتومبیل یا سوختگی شدید)
6. مبتلا بودن به یک بیماری حاد (مانند نارسایی قلبی، نارسایی کلیه، سکته مغزی یا حمله قلبی)
7. مبتلا بودن به عفونت (مانند ذات الریه یا سپسیس)
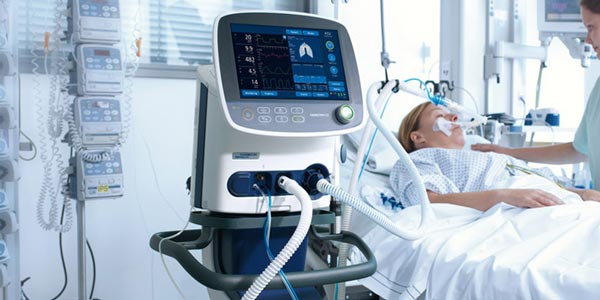
ICU ویژه نوزادان
معمولا یک ICU ویژه برای نوزادان وجود دارد که به آن بخش مراقبت های ویژه نوزادان یا NICU می گویند. یک NICU دارای کادر پزشکی متخصص برای مراقبت از موارد زیر است:
نوزادانی که نارس به دنیا می آیند.
نوزادان مبتلا به یک بیماری جدی.
بیشتر بدانید: دوره درمانگری زخم-دوره جامع و تخصصی پرستاری دیالیز-دوره آموزش مراقبت های ویژه آی سی یو-امدادگر اورژانس-دوره آموزش امدادگر اورژانس
برای گذراندن دوره آموزش مراقبت های ویژه آی سی یو با ما تماس بگیرید.
در ICU چه اتفاقی می افتد؟
ICU می تواند مکانی دلهره آور برای شما و بازدیدکنندگان باشد. این می تواند به دلیل وجود خطوط، لوله ها، سیم ها و تجهیزات نظارتی در کنار تخت باشد.
بیماران ICU را می توان به دستگاه های مختلف متصل کرد. رایج ترین دستگاه ها مانیتور های قلب و ونتیلاتورهای مصنوعی هستند. هنگامی که نمی توانید به طور طبیعی نفس بکشید به یک دستگاه تنفس مصنوعی نیاز است.
بسیاری از دستگاه های آی سی یو صداهای بلند و آلارم ایجاد می کنند. این صداها مهم هستند زیرا به کارکنان اطلاع می دهند که آیا وضعیت شما تغییر کرده است یا خیر.
ممکن است چندین لوله به داخل یا خارج بدن شما وارد شود. این لوله ها مایعات و مواد مغذی را به شما می دهند و از شر مایعات زائد خلاص می شوید.
کادر پزشکی زیادی در ICU حضور دارند. هر بیمار معمولا یک پرستار متخصص دارد. این پرستار به طور منظم تجهیزات و هر گونه سیستم پشتیبانی زندگی را بررسی می کند.
تیم مراقبت های بهداشتی ICU درک می کند که ICU چقدر می تواند ناراحت کننده باشد. کارکنان برای حمایت از خانواده بیمار و بستگان نزدیک او در دسترس هستند.
بیماری های مسری
اگر بیماری مسری دارید، باید در بخش جداگانه ای از آی سی یو مراقبت شوید، که به آن ایزوله می گویند.
در بخش ایزوله ICU، اقدامات احتیاطی اضافی توسط کارکنان برای تحت کنترل نگه داشتن عفونت ها انجام می شود. مهم است که از آلوده کردن کارمندان یا سایر بیماران در ICU توسط میکروب جلوگیری شود.
در صورت ابتلا به عفونتی که درمان آن سخت است، به جداسازی نیاز است. این عمل معمولا زمانی اتفاق می افتد که میکروب ها به آنتی بیوتیک ها مقاوم می شوند.
قبل از پذیرش در ICU چه باید بکنم؟
پذیرش در ICU اغلب غیرمنتظره است. یک مثال زمانی است که در یک تصادف رانندگی به شدت آسیب دیدید.
برخی از افراد می دانند که در ICU بستری خواهند شد. به عنوان مثال، اغلب طبیعی است که فردی در مراحل اولیه بهبودی پس از جراحی بزرگ به ICU مراجعه کند.
افراد مبتلا به بیماری های جدی یا پیشرفته ممکن است انتظار داشته باشند که در یک زمان خاص در ICU بستری شوند. اگر وضعیت شما به طور ناگهانی بدتر شود، ممکن است این اتفاق بیفتد.
هنگام ملاقات با فردی در ICU چه باید بکنم؟
هر بیمار در بخش مراقبت های ویژه بسیار ناخوشایند است. هر بیمارستان و آی سی یو یک خط مشی بازدیدکننده دارد. در اکثر بیمارستان ها معمولاً فقط خانواده های نزدیک اجازه ملاقات دارند.
احتمالاً از شما خواسته می شود:
دستگاه تلفن همراه خود را خاموش کنید.
گل نیاورید
اگر احساس ناخوشی دارید مراجعه نکنید.
بسیاری از ICU ها با استفاده از آیپد، بازدید مجازی را برای افراد خانواده ارائه می دهند.
بیشتر بدانید: دوره آموزش CCU-آموزش مدیریت زخم-دوره فوریت های پزشکی-دوره آموزش مدیریت زخم
بعد از ترخیص از ICU چه اتفاقی می افتد؟
زمانی که دیگر نیازی به مراقبت های بالا در ICU نداشته باشید به بخش دیگری منتقل خواهید شد.
پس از بهبودی کافی برای رفتن به خانه، مرخص می شوید. معمولاً دارو ها و دستورالعمل هایی برای مراقبت در خانه به شما داده می شود.
ممکن است به مراقبت های بیشتر یا قرار ملاقات های بعدی نیاز داشته باشید. این می تواند در بیمارستان، کلینیک یا توسط پزشک مخصوص شما باشد.
جهت گذراندن دوره آموزش مراقبت های ویژه آی سی یو با موسسه علم اندیشان پرستاری تماس بگیرید.
دوره آموزش مراقبت های ویژه آی سی یو
مراقبت های ویژه نشان دهنده بالاترین سطح مراقبت از بیمار و درمان تعیین شده برای بیماران بدحال با شرایط بالقوه قابل بهبودی و تهدید کننده زندگی است. بیماری یا آسیب بحرانی به شرح زیر است : «اختلال حاد یک یا چند سیستم اندام حیاتی بهگونهای که احتمال وخامت قریبالوقوع یا تهدیدکننده زندگی، در وضعیت بیمار وجود داشته باشد».
مراقبتهای ویژه (مراقبتهای حیاتی) یک تخصص چند رشتهای و بین حرفهای است که به طور خاص برای مدیریت بیمارانی که در معرض خطر ابتلا به نارسایی اندامی هستند یا با نارسایی ارگان هایی که تهدیدکننده حیات هستند، طراحی شده است. ضعف اندام و در صورت لزوم جایگزینی آن در بسیاری از سیستم های اندام ناکارآمد، به ویژه ریه ها، سیستم قلبی عروقی و کلیه ها، چیزی است که بر لزوم مراقبت های ویژه تاکید میکند.
واحد مراقبت های ویژه(ICU) یک منطقه مجزا و مستقل در یک مرکز پزشکی است، که مجهز به امکانات تخصصی با تکنولوژی بالا است که برای نظارت دقیق، مداخله سریع و اغلب درمان طولانی بیماران مبتلا به اختلال حاد اندام طراحی شده است. این سازمان متعهد به مدیریت و نظارت مستمر بیماران با شرایط تهدید کننده زندگی است. هدف مراقبت های ویژه حفظ عملکرد های حیاتی برای جلوگیری از زوال فیزیولوژیکی بیشتر، کاهش مرگ و میر و جلوگیری از عوارض در بیماران بدحال است. ارائه مراقبت های ویژه در چارچوب مراقبت های اولیه، ثانویه و ثالثه است و اکثر این خدمات در بخش مراقبت های ثانویه ارائه میشوند.
جهت گذراندن دوره آموزش مراقبت های ویژه آی سی یو با موسسه علم اندیشان پرستاری تماس بگیرید.
دوره آموزش مراقبت های ویژه آی سی یو
در ICU چه انتظاری داریم
خلاصه ای از آنچه که در ICU و پس از انتقال به بخش انتظار می رود:
پذیرش در ICU
ممکن است در بخشهای مختلفی از بخش ICU پذیرش شوید، مانند:
از اورژانس: اگر آنقدر ناخوش هستید که نمی توانید در بخش بستری شوید.
از بخش: اگر سلامتی شما بدتر شده است و نیاز به نظارت و مدیریت دقیق تری دارید.
به طور مستقیم از یک بیمارستان به ICUمنتقل می شوید، این ممکن است در صورتی باشد که سلامت شما بسیار پیچیده باشد و به مهارت ها و خدماتی نیاز داشته باشد که فقط در ICUموجود است.
مستقیماً از اتاق عمل: این ممکن است از قبل برنامه ریزی شود اگر جراحی پیچیده ای انجام می دهید که به مراقبت های ویژه برای یک دوره بعد از آن نیاز دارد، اگر در دوره بعد از عمل خوب نیستید و نیاز به نظارت دقیق دارید.
مراقبت از بیمار ICU
برای کسب اطلاعات در مورد درمان های رایج و درمان هایی که در ICU ارائه میشوند، در ادامه مطلب با ما همراه باشید.
برای گذراندن دوره آموزش مراقبت های ویژه آی سی یو با ما تماس بگیرید.
مدت اقامت در ICU
مدت زمانی که بیمار در بخش مراقبتهای ویژه میگذرد به میزان بیماری آنها بستگی دارد و ممکن است از چند ساعت تا چند ماه متفاوت باشد، اگرچه برای اکثر بیماران معمولاً کمتر از یک هفته است.
بسته به اینکه چقدر بیمار هستید، ممکن است پرستار خود را داشته باشید یا یک پرستار مشترک بین دو بیمار داشته باشید.
بعد از آی سی یو
وقتی به اندازه کافی خوب باشید که نیاز به نظارت و مدیریت کمتری داشته باشید، به بخش منتقل می شوید.
این یک گام مثبت است و معمولاً نشانه ای از بهبود سلامت شماست. بیماران و خانواده ها ممکن است در مورد دورنمای خروج از ICU احساس نگرانی کنند، به خصوص اگر اقامت شما طولانی بوده است. ممکن است روابط نزدیکی با پرستاران و پزشکان در ICU ایجاد کرده باشید، فناوری و نظارت مداوم ممکن است باعث شده شما احساس امنیت کنید.
کارکنان بخش با مراقبت از بیمارانی که در ICU بوده اند آشنا هستند و مراقبت های مورد نیاز را ادامه خواهند داد.
پرستاران دسترسی به بیمار با بخش ها ارتباط برقرار میکنند تا ترخیص ها و انتقال روان از ICU به بخش را هماهنگ کنند.
در بخش
در بخش، پرستاران از سایر بیماران نیز مراقبت خواهند کرد. با استفاده از زنگ تماس می توانید در هر زمان با پرستار تماس بگیرید. به عنوان بخشی از برنامه های مراقبت از بیمار، کارکنان استقلال را تشویق می کنند.
با بهبود قدرت و شرایط، بیماران معمولاً به کمک و مداخله کمتری از طرف کارکنان نیاز دارند.
درگیری ICU در بخش
مشارکت ICU در مراقبت از بیمار پس از انتقال به بخش ادامه می یابد.
خدمات مراقبت های ویژه پس از ترخیص شما را ملاقات می کند و پیشرفت شما را در بخش نظارت می کند. تیم مراقبت های ویژه متشکل از کارکنان پزشکی و پرستاری است که طی 24 ساعت پس از ترخیص از ICU بیماران را در بخش ویزیت می کنند. این تیم پیشرفت را ارزیابی خواهد کرد و اطمینان حاصل می کند که برنامه هایی که برای انتقال از ICU در بخش انجام می شود، ادامه می یابد.
ما سعی میکنیم با آمادهسازی زودهنگام شما برای انتقال به بخش و با حفظ ارتباط با ویزیتهای بعدی، اضطراب بیمار و خانواده را کاهش دهیم. بیماران به دفعات مورد نیاز توسط خدمات مراقبت های ویژه ما بررسی می شوند.
بهبود
بهبودی برای همه بیماران متفاوت است. برخی از بیماران تنها مدت کوتاهی را در بخش مراقبت های ویژه می گذرانند در حالی که برخی دیگر ممکن است هفته ها یا ماه ها را بگذرانند. برخی از بیماران بسیار بیمارتر از سایرین خواهند بود. گاهی اوقات پیش بینی میزان بهبودی و نتیجه دشوار است زیرا همه بیماران متفاوت هستند. موارد زیر برخی از مسائل کلی است که ممکن است بیماران پس از خروج از ICU با آن مواجه شوند.
ضعف عمومی : با بهبودی بیماران، ممکن است مشخص شود که چقدر ضعیف هستند. نشستن روی صندلی ممکن است در ابتدا خسته کننده باشد. پرستاران و فیزیوتراپیست ها به بیماران کمک می کنند تا قدرت خود را بازیابند و اهداف واقع بینانه ای برای بهبودی تعیین کنند. در ابتدا، اهداف کوتاه مدت قابل دستیابی توصیه می شود. استراحت زیاد بین فعالیت ها به بازیابی قدرت کمک می کند.
محرومیت از خواب : محیط ICU اغلب برای خواب خوب نیست و به راحتی می توان روال روزانه و شبانه را از دست داد. بخش عموماً ساکتتر است و بیماران به مداخلات کمتری نیاز دارند. در این محیط الگوهای خواب به حالت طبیعی تری باز می گردند. برخی از بیماران پس از اقامت در بخش مراقبتهای ویژه، خوابهای بد یا کابوسهای بدی را تجربه کردهاند. اینها معمولاً با گذشت زمان فروکش میکنند، اما در صورت بروز این موارد ممکن است بیماران صحبت با خانواده، دوستان یا پرستار را مفید بدانند.
فراموشی / هذیان : برخی از بیماران ممکن است به یاد نداشته باشند که در ICU چه اتفاقی برای آنها افتاده است. بیماران همچنین ممکن است فکر کنند چیزی را به یاد می آورند که اصلاً اتفاق نیفتاده است. اگر بیماران مایل به اطلاعات بیشتر در مورد اقامت خود در ICU هستند یا مایلند با شخصی در مورد این مسائل صحبت کنند، به پرستار رابط ICU مراجعه کنند.
خوب خوردن و آشامیدن : بسته به شرایط بیمار، ممکن است مدتی طول بکشد تا بتواند به اندازه کافی خوب بخورد و بنوشد تا نیازهای تغذیه ای را حفظ کند. یک متخصص تغذیه وضعیت تغذیه را کنترل می کند و غذا برای خوردن به طور معمول یا از طریق لوله تغذیه ارائه می شود.
هنگامی که بیماران شروع به خوردن غذا و نوشیدنی به صورت خوراکی می کنند، ممکن است متوجه مزه متفاوت آن شوند یا ممکن است دهانشان دردناک باشد. این باید به سرعت حل شود، اما پرستار را از هر گونه نگرانی مطلع کنید.
تغییرات گوارشی : بیماران ممکن است در هنگام بهبودی دچار یبوست، اسهال، نفخ یا درد معده شوند. این علائم ممکن است نتیجه بیماری جدی، جراحی یا دارو باشد. مطمئن شوید که به پرستار اطلاع داده اید که آیا عزیز شما هر یک از این علائم را تجربه می کند تا یک برنامه درمانی تهیه شود.
ترک بیمارستان
گام بزرگ دیگر در بهبودی زمانی است که به اندازه کافی خوب باشید که بیمارستان را ترک کنید. هم افراد صبور و هم عزیزان ممکن است نسبت به مرحله بعدی احساس ترس و هیجان داشته باشند. آمادگی برای ترخیص شامل ملاقات با انواع متخصصان بهداشتی در بخش، مانند مددکاران اجتماعی، کاردرمانگران و مشاوران توانبخشی است.
مقصد ترخیص ممکن است خانه یا یک مرکز توانبخشی بسته به نیازهای فردی باشد.
پس از ترخیص از بیمارستان، ممکن است تأثیر کامل اقامت در بیمارستان، بیماری وخیم و کاهش متعاقب آن در توانایی عمومی را متوجه شوید. مشکلات جسمانی مانند ضعف عضلانی، سفتی مفاصل، بی حسی، اختلال خواب و چشایی، ریزش مو و تغییرات پوستی در خانه بیشتر آشکار می شود. برخی از بیماران گفته اند حتی زمانی که در خانه هستند، همچنان در مورد تجربه ICU خود رویاها و فلاش بک می بینند.
پیشنهاد می کنیم اهداف کوتاه مدت و قابل دستیابی را تعیین کنید. سعی نکنید یکباره بر همه مشکلات غلبه کنید. گروه های کمک و حمایت در جامعه وجود دارد. بخش مددکاری اجتماعی میتواند به شناسایی حمایتهای موجود برای شما کمک کند.
به طور کلی باید برای قرارهای سرپایی به بیمارستان برگردید. قرار ملاقات های سرپایی با کادر پزشکی معالج شما یا گاهی اوقات با بخش های بهداشتی وابسته بسته به نیازهای فردی است. قرار های ملاقات بعدی در روز ترخیص تنظیم می شود.