دوره آموزش CCU؛سوالات متداول در مورد درمان ها و مداخلات احتمالی در بخش مراقبت های ویژه عروق کرونر
عملکرد بخش مراقبت های ویژه کرونر چیست؟
بخش مراقبتهای ویژه کرونر (PICU) بخشی است که برای نظارت دقیق بر بیماریهای حیاتی قلبی طراحی شده است که معمولاً بهطور ناگهانی رخ میدهند و در صورت عدم انجام درمان/روش، منجر به مرگ بیمار میشوند.

برای گذراندن دوره مراقبت جراحی قلب باز در بخش OH- ICU با ما تماس بگیرید.
دوره آموزش CCU (Cardiac Care Unit) یک دوره تخصصی است که به پرستاران و کادر درمانی کمک میکند تا مهارتها و دانش لازم برای مراقبت از بیماران مبتلا به بیماریهای قلبی و عروقی را کسب کنند. CCU به عنوان واحد مراقبت ویژه قلبی در بیمارستانها، به بیماران با وضعیتهای حاد قلبی ارائه خدمات میدهد.
محتوای دوره آموزش CCU:
مبانی مراقبت از بیماران قلبی:
معرفی CCU و تفاوتهای آن با ICU و سایر واحدهای مراقبتی
شناخت آناتومی و فیزیولوژی قلب و عروق
آشنایی با بیماریهای شایع قلبی (نارسایی قلب، آنژین، انفارکتوس میوکارد و ...)
پایش و مانیتورینگ بیماران:
نظارت بر پارامترهای حیاتی (ضربان قلب، فشار خون، اشباع اکسیژن و ...)
استفاده از مانیتورهای قلبی و سیستمهای پایش
مدیریت دارویی بیماران قلبی:
آشنایی با داروهای مورد استفاده در درمان بیماریهای قلبی (داروهای ضد فشار خون، ضد آریتمی، ضدانعقادها و ...)
روشهای صحیح تجویز و پایش عوارض جانبی داروها
تشخیص و مدیریت آریتمیها:
شناسایی و مدیریت آریتمیهای شایع (فبریلاسیون دهلیزی، تاکیکاردیهای ونتریکولر و ...)
آشنایی با تکنیکهای کاردیوورژن و دفیبریلاسیون
مدیریت نارسایی قلبی:
ارزیابی و درمان بیماران مبتلا به نارسایی قلبی
آموزش به بیمار درباره خودمراقبتی و مدیریت بیماری
مراقبت از بیماران پس از عمل قلب:
مراقبت از بیماران پس از جراحیهای قلبی (مانند بایپس عروق کرونری و تعویض دریچه)
پایش عوارض پس از جراحی و مدیریت آنها
مدیریت عوارض عروقی:
شناسایی و مدیریت عوارض شریانی و وریدی
مراقبت از بیماران مبتلا به بیماریهای عروقی محیطی
آموزش به بیمار و خانواده:
مشاوره و آموزش به بیماران و خانوادهها در مورد مدیریت بیماریهای قلبی
ارائه اطلاعات در مورد تغییرات سبک زندگی، تغذیه و ورزش
کارگاههای عملی:
شبیهسازی موقعیتهای بالینی و تمرینات عملی در CCU
حل مسائل و چالشهای واقعی در مراقبت از بیماران قلبی
مخاطبین دوره آموزش CCU:
پرستاران: پرستاران شاغل در بخشهای قلب و عروق، CCU و ICU که میخواهند تخصص خود را در این زمینه گسترش دهند.
پزشکان عمومی: پزشکانی که تمایل دارند در زمینه مراقبت از بیماران قلبی مهارت بیشتری کسب کنند.
متخصصان بهداشت و درمان: افرادی که در زمینههای مختلف درمانی و بهداشتی فعالیت میکنند و به مدیریت بیماران قلبی علاقهمند هستند.
مزایای شرکت در دوره:
افزایش مهارتهای بالینی: با یادگیری اصول و تکنیکهای مراقبت از بیماران قلبی
بهبود کیفیت مراقبت از بیماران: با استفاده از دانش و مهارتهای جدید
دریافت مدرک معتبر: که نشاندهنده تسلط بر مراقبتهای قلبی در CCU است
فرصتهای شغلی بهتر: با کسب تخصص در زمینه CCU
این دورهها معمولاً به صورت حضوری و آنلاین در بیمارستانها، دانشگاهها و مراکز آموزشی معتبر ارائه میشوند و به شرکتکنندگان این امکان را میدهند که به صورت عملی با مراقبت از بیماران قلبی آشنا شوند.
چه بیمارانی باید در بخش مراقبت های ویژه عروق کرونر بستری شوند؟
در بین بیمارانی که باید در این واحد بستری شوند، بیمارانی که در اثر انسداد یکی از رگ های تغذیه کننده عضله قلب با لخته دچار سکته قلبی می شوند در اولویت قرار دارند. قبل از دهه 1960، زمانی که KYBB عملی شد، میزان کسانی که در اوایل این بیماری جان خود را از دست دادند به 30 درصد می رسید. پس از پیگیری بیماران مبتلا به سکته قلبی در این واحدها، این میزان به 15 درصد کاهش یافت. اختلال در ریتم قلب؛ افت ناگهانی فشار خون ناشی از اختلال در سیستم قلبی عروقی؛ علائم نارسایی قلبی که به طور ناگهانی رخ می دهد شرایط دیگری است که نیاز به بستری شدن بیماران در CIBB دارد. از سوی دیگر، بیمارانی با امید به زندگی کوتاه به دلیل اختلالات ریتم که خطر جانی ندارند، نارسایی های قلبی قدیمی تحت درمان، اختلالات قلبی یا غیر قلبی نیازی به بستری در این واحد ندارند.
درمان ها و اقداماتی که باید در بخش مراقبت های ویژه عروق کرونر انجام شود چیست؟
همانطور که از مطالب فوق می توان فهمید، هر لحظه امکان تغییر شرایط بیماران بستری در این واحد وجود دارد. به همین دلیل، جدای از درمان معمول بیماری که باعث بستری شدن آنها در بیمارستان شده است، بسته به شرایط در حال تغییر، بدون اتلاف زمان ممکن است نیاز به درمان و اقدامات فوری باشد.
بیشتربدانید:دوره ICU جراحی قلب باز-دوره ICU-OH-دوره مدیریت زخم و استومی-مدیریت زخم بین المللی-امدادگر اورژانس
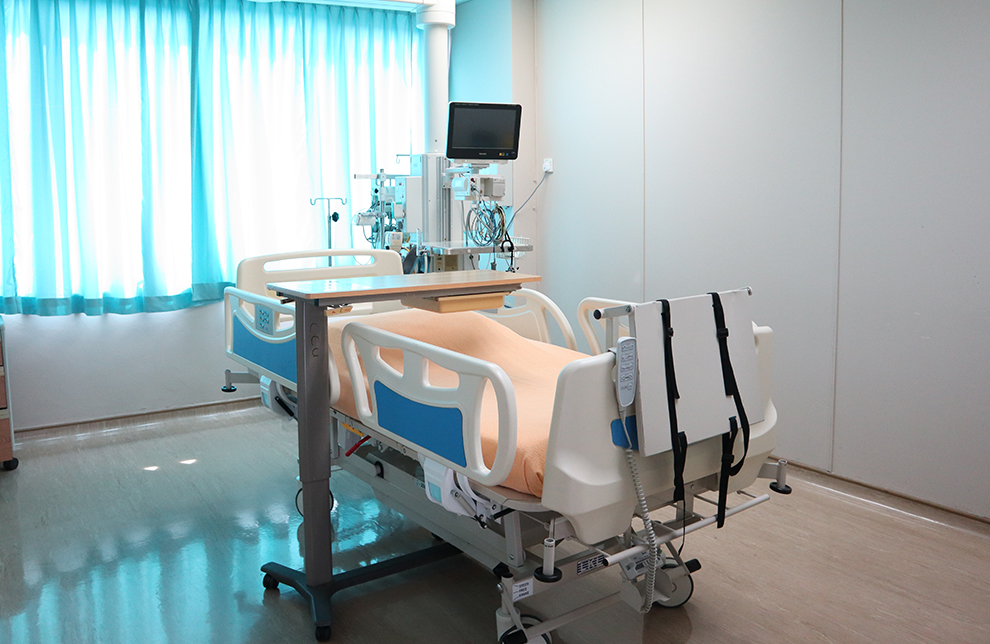
هر بیمار بستری شده در این بخش به صفحه نمایشی به نام مانیتور برای نظارت بر علائم حیاتی متصل است.
داروهایی که بیشتر در بیمارانی که دچار حمله قلبی شدهاند و در بیماران مبتلا به مشکلات ریتم یا بیماران بستری با نارسایی قلبی استفاده میشوند، داروهای رقیقکننده خون (آسپرین، کلوپیدوژل و غیره) و داروهای ضد انعقاد (هپارین) هستند. استفاده از این داروها در بیماران فوق تا 25 درصد کاهش خطر را به همراه دارد. با این حال، اگرچه بعید است، اما ممکن است عوارض جانبی مانند سیستم گوارش، دستگاه ادراری یا خونریزی مغزی داشته باشند زیرا خون را رقیق می کنند. علاوه بر این، آنها می توانند باعث خونریزی جزئی در اطراف لوله های پلاستیکی قرار داده شده در رگ ها برای خون گیری یا ساخت دارو شوند یا باعث کبودی در محل های تزریق شوند. میزان بروز این عوارض 2-4 درصد است.
اختلالات ریتم یکی از شایع ترین مشکلات بیماران بستری در CCU یا در حین پیگیری در این واحد است که برخی از اختلالات ریتم زندگی بیمار را تهدید می کند و نیاز به مداخله فوری دارد. اختلال ریتم ممکن است به شکل ضربان قلب نامنظم، شتاب بیش از حد یا کاهش سرعت رخ دهد. اگر اختلال ریتم منجر به بدتر شدن شدید عملکردهای حیاتی بیمار نشود، درمان با دارو ممکن است اولین انتخاب باشد. در صورت عدم نتیجه از این داروها و یا تأخیر در صورت تهدید جان بیمار باید از دستگاه ها استفاده شود. اگر مشکل شتاب بیش از حد قلب باشد، سعی می شود با دادن انرژی الکتریکی از دیواره قفسه سینه، ریتم آن اصلاح شود. در حالی که برخی از این نوع اختلالات ریتم به خوبی به درمان الکتریکی پاسخ می دهند، برخی ممکن است حتی اگر میزان آن کم باشد موفق نباشند. اگر فرد در حین مشکل ریتم هوشیار باشد، ممکن است قبل از این درمان نیاز به بیهوشی کوتاه مدت باشد. حتی اگر از مواد محافظ و رسانا برای جلوگیری از آسیب رساندن انرژی الکتریکی به پوست قفسه سینه استفاده شود، ممکن است به دلیل فوریت رویداد، سوختگی روی پوست این ناحیه اتفاق بیفتد، البته به ندرت. علاوه بر این، اگر درمان الکتریکی با شکست مواجه شود، ممکن است در حین ماساژ روی دیواره قفسه سینه، ترک و شکستگی در دنده ها ایجاد شود. اگر مشکل ریتم به شکل کند شدن قلب باشد، ممکن است نیاز به استفاده از ضربان ساز موقت باشد. کابل مورد نیاز برای انتقال انرژی ضربان ساز موقت به قلب از طریق سیاهرگ های کشاله ران، گردن یا زیر استخوان ترقوه ارسال می شود. با توجه به این روش که می تواند جان بیمار را نجات دهد، ممکن است خون از محل عبور کابل از پوست خارج شود و همچنین تجمع خون بین بافت ها، التهاب این محل، نشت خون یا هوا بین غشای ریه، سوراخ شدن ریه نشت قلب و خون بین غشای قلب، اگرچه نادر است، اما پیامدهای نامطلوب این روش است. با وجود تمام این امکانات پزشکی و فنی، 5 درصد از بیماران بستری در این بخش ها با شرایط بحرانی مانند سکته قلبی به دلیل اختلالات ریتم فوت می کنند.
در مواردی که این تصویر در نتیجه کاهش توانایی پمپاژ عضله قلب ایجاد می شود (نارسایی قلبی، فشار خون پایین یا شوک)، ممکن است لازم باشد که فشار در عروق به طور مستقیم اندازه گیری شود تا این بیماران با دقت بیشتری تحت نظر باشند. به همین دلیل، لوله ای معمولاً در زیر استخوان ترقوه یا از طریق ورید گردن قرار می گیرد تا در صورت لزوم تا مویرگ های ریوی امتداد یابد. در طی این روش، نتایج نامطلوبی مانند 3-5 درصد اختلالات ریتم، ورود میکروب ها به بدن، پارگی رگ ریوی یا انسداد با لخته ممکن است رخ دهد. فشار در شریان را می توان با قرار دادن یک لوله در مچ دست، جلوی آرنج یا در شریان اینگوینال کنترل کرد. نشت خون از اطراف لوله، انسداد رگ توسط لخته یا التهاب عواقب نامطلوبی است که البته نادر است. اگر نتوان از کاهش فشار خون جلوگیری کرد یا عملکرد پمپ قلب را نتوان با داروهایی که باید تجویز کرد بهبود بخشید، می توان پمپی را از طریق شریان مغبنی در شریان اصلی قرار داد. آسیب به دیواره شریان اصلی، انسداد وریدهای پا یا کلیه همراه با لخته، و نشت خون از کشاله ران از پیامدهای نامطلوب نادر این روش است. با وجود این احتمالات فنی، احتمال مرگ در شوک که شدیدترین شکل خرابی پمپ است، بسیار زیاد است، مثلاً 70-80 درصد. کاهش این میزان با مداخلاتی که در آزمایشگاه کاتتریزاسیون قلبی یا اتاقهای عمل غیر از KYBB انجام میشود امکانپذیر است.
یکی دیگر از مشکلات مهم بیماران قلبی عروقی بدحال، دیسترس تنفسی است. اگر این مشکل با دارو برطرف نشد، باید حمایت تنفسی انجام شود. این حمایت با قرار دادن یک لوله در راه هوایی آغاز می شود. ابتدا سعی می شود با وسیله ای شبیه بادکنک به نام آمبو و به صورت دستی کمک شود. در موارد حمایت ناکافی یا طولانی مدت، بیمار به دستگاه تنفسی متصل می شود. برای تنظیم طولانی مدت ونتیلاتور ممکن است به کمک یک انیماتور نیاز باشد.
در طول پیگیری بیماران بدحال در CCU، رویدادهایی غیر از اختلالات رایج ذکر شده در بالا و درمان آنها نیز ممکن است رخ دهد. اگر این وضعیت تهدید کننده زندگی باشد، می توان بلافاصله با تصمیم پزشک از مداخله-درمانی استفاده کرد (مثلاً ترشح مایع خون از غشای قلب).
دوره پیگیری و درمان در بخش مراقبت های ویژه عروق کرونر چقدر است؟
این مدت در سکته قلبی 24 تا 48 ساعت است که شایع ترین دلیل بستری شدن در این بخش ها می باشد. با این حال، اگر یک یا چند مورد از شرایط ذکر شده در بالا به حمله قلبی در طول نظارت بر حمله قلبی اضافه شود، این دوره ممکن است طولانی تر شود. بیمارانی که با اختلالات ریتم یا نارسایی پمپ قلب در بیمارستان بستری می شوند تا زمانی که تحت شرایط بخش قابل پیگیری باشند در PICU نگهداری می شوند.
برای گذراندن دوره مراقبت جراحی قلب باز در بخش OH- ICU با ما تماس بگیرید.
دوره آموزش ccu
مراقبت از بیمار:
• انجام و اخذ تاریخچه و معاینه فیزیکی کامل، دقیق و مرتبط
• یک ارزیابی اولیه و برنامه ریزی بر اساس داده های مربوطه تدوین کنید
• ارزیابی بیماران قلبی بدحال و شناسایی مشکلات و عوارض اصلی بیماری بحرانی
• نهایی کردن یک طرح تشخیصی و درمانی
• ارزیابی مجدد هر بیمار روزانه، تفسیر داده های جدید، تجدید نظر در برنامه اولیه و تدوین برنامه کاری روزانه
• شروع درمان مناسب برای بیماران قلبی بدحال با مشورت رزیدنت، همکار و پزشک معالج
• یک سوال بالینی را فرموله کنید و درخواست مراقبت مشاوره کنید
• ارائه پوشش متقابل برای بیماران بستری در CCU، از جمله پیگیری دقیق وظایف محول شده، ارزیابی مجدد سناریوهای بالینی در حال تحول، و تشدید مراقبت در صورت لزوم.
دانش پزشکی:
• شناسایی برخی از مکانیسم های پاتوفیزیولوژیک مسئول بیماری های بحرانی در بیماران قلبی فردی
• نشان دادن دانش کافی در مورد مشکلات رایج: انفارکتوس حاد میوکارد، نارسایی قلبی جبران نشده، حمایت مکانیکی گردش خون برای شوک قلبی، آریتمی های قلبی، مشارکت در تیم ایست قلبی و درمان بیمارانی که از ایست قلبی جان سالم به در برده اند.
• درمان های معمولی برای مشکلات رایج بیماران CCU را درک کنید
• شناسایی اثرات عوامل اجتماعی تعیین کننده سلامت که ممکن است به پذیرش در خدمات CCU در بیماران فردی کمک کند.
• استفاده از اصول اساسی استدلال بالینی در ارزیابی اولیه و کار بیماران قلبی بدحال، از جمله نمایش مشکل و ساخت یک تشخیص افتراقی.
• قادر به اعمال اصول اولیه تست های تشخیصی در ارزیابی اولیه و کار بیماران قلبی بدحال از جمله تست مناسب و تفسیر تصویربرداری اولیه باشد.
• موضوعاتی را از دورهای شرکت در جلسه، گزارش صبحگاهی و مجموعه سخنرانیهای قلب و عروق که برای مراقبت از بیماران بدحال مرتبط هستند، شناسایی کنید.
• زمینه های دانش ناقص را شناسایی کرده و اقدامات لازم را برای بهبود انجام دهید
• روشی سیستماتیک برای جستجوی اطلاعات لازم در مراقبت از بیماران خود ایجاد کنید
• از منابع کامپیوتری نتایج و اطلاعات در پرونده الکترونیکی سلامت پزشکی برای افزایش مراقبت از بیمار استفاده کنید
• بازخورد را بپذیرید و برنامه های خود-بهبودی را توسعه دهید.
بیشتر بدانید: پرستاری دیالیز- دیالیز حضوری-مدیریت زخم بین المللی-آموزش مدیریت زخم- دوره امدادگر اورژانس
مهارت های بین فردی و ارتباطی:
• مشاهده و شرکت در جلسات بین بیماران، خانواده های آنها و تیم مراقبت های بهداشتی زمانی که مسائل پایان زندگی و انتقال به "مراقبت های آسایش" مورد بحث قرار می گیرد، با به کارگیری اصول تصمیم گیری مشترک در صورت لزوم.
• ایجاد و حفظ رابطه درمانی و اخلاقی مناسب با بیماران
• از مهارت های شنیداری تاثیر گذار استفاده کنید.
• توسعه تکنیک هایی برای به دست آوردن اطلاعات مناسب از بیماران بدون توجه به وضعیت سلامتی برای ایجاد یک ارزیابی و برنامه ریزی هوشمند
• بهعنوان عضوی از تیم مراقبتهای بهداشتی از جمله سایر تیمهای CCU، تیمهای مشاوره و پوشش متقابل، و اعضای تیم بینحرفهای، به طور مؤثر با دیگران کار کنید.
• یادداشت های مختصر و سازماندهی شده ای بنویسید که وضعیت سلامتی و برنامه مراقبتی بیماران را به دقت بیان کند
• برای کمک به انتقال بیمار و پوشش متقابل، اسناد خروجی مکتوب واضح و مختصر ایجاد و نگهداری کنید.
حرفه ای گری:
• به عنوان یک الگو برای همکاران، سایر کارکنان خانه، سایر متخصصان مراقبت های بهداشتی و دانش آموزان عمل کنید: ( متعهد به مراقبت از بیمار؛ پذیرا از نظرات متفاوت سایر اعضای مراقبت های بهداشتی؛ احترام به همه اعضای تیم مراقبت های بهداشتی).
• نشان دادن توانایی در سازماندهی روز کاری برای ایجاد زمان کافی برای مراقبت های بستری و فعالیت های آموزشی مقیم
• سابقه حضور در کنفرانس
• سابقه پاسخ به موقع به درخواست های اداری، صفحات، تماس های تلفنی و غیره را حفظ کنید.
• سوابق مورد نیاز مانند گزارش ساعات کار و تکمیل نمودار را کامل کنید
• عادات وقت شناسی را ایجاد کنید که نشان دهنده احترام به سایر ساکنان، اساتید و کارکنان کمکی باشد.
تمرین مبتنی بر سیستم:
• شناسایی موقعیت هایی در مراقبت از بیماران قلبی بدحال که خدمات مشاوران، داروسازان، متخصصان تغذیه و مددکاران اجتماعی مفید باشد.
• عیوب سیستمی را که با برنامه تشخیصی یا درمانی بیمارتان تداخل دارد، شناسایی کنید
• از خدمات مشاوره ای و جانبی موجود در بیمارستان آگاهی داشته باشید و با آنها آشنا شوید
• در جهت یابی سیستم های پیچیده ای که بر مراقبت از بیمار تأثیر می گذارند، حامی بیمار باشید.
• در تمامی کنفرانس ها یا دورهای مشترک که مشاوران سایر رشته ها در آن حضور دارند، شرکت کنید.
دوره آموزش CCU
انواع مختلفی از بخش ها در بیمارستان وجود دارد ، مانند بخش خصوصی ، بخش عمومی ، بخش های ویژه ، ICU ، CCU و بخش های نیمه خاص. هنگامی که بیمار یک بیماری طبیعی دارد، پس از آن در بخش عمومی نگه داشته می شود، با این حال بیماران می توانند بر اساس بودجه خود، بخش هایی را از ویژه، نیمه ویژه و لوکس انتخاب کنند. با این حال، اگر بیماران مبتلا به بیماری شدید یا بیماری جدی باشند ، در بخش های مراقبت ویژه ای که ICU و CCU هستند ، نگهداری می شوند. بگذارید ببینیم این واحدها چگونه با یکدیگر متفاوت هستند.
ICU
این کلمه مخفف واحد مراقبت های ویژه است. بیمارانی که بیماری شدید دارند در ICU نگهداری می شوند. بیمارانی که در این بخش اقامت دارند، نیاز به مراقبت بیشتر و معالجه پیشرفته پزشکی دارند. متخصصان مراقبت های بهداشتی آموزش دیده در این بخش منصوب می شوند. آنها به مدت 24 ساعت در این بخش فعال هستند. آنها از بیماران مراقبت می کنند و همچنین شرایط سلامتی آنها را کنترل می کنند. انواع مختلفی از بیماران در بخش مراقبت های ویژه وجود دارند، اما یک مورد که برای همه لازم است، مراقبت مدام و مستمر است. علاوه بر این، تعداد بسیار کمی از افراد مجاز به ملاقات بیماران در این بخش هستند.
برای گذراندن دوره مراقبت جراحی قلب باز در بخش OH- ICU با ما تماس بگیرید.
تجهیزات مورد استفاده در ICU
بسیاری از تجهیزات پیشرفته در ICU استفاده می شود که برخی از آنها به شرح زیر است:
مانیتور: در این مورد، حرکات قلب بیمار به شکل موج روی صفحه نمایش داده می شود.
ونتیلاتور: از زمانی که بیمار در شرایط بسیار جدی قرار دارد استفاده می شود و او را قادر به نفس کشیدن و صحبت کردن می کند.
لوله تغذیه: اگر بیمار قادر به خوردن غذا به طور عادی نباشد، از لوله های تغذیه ای برای تغذیه بیمار استفاده می شود.
سرخس و کاتترها: از سرخس ها برای از بین بردن خون یا هر نوع مایع از بدن استفاده می شود. از کاتترها برای از بین بردن ادرار استفاده می شود. این لوله برای تخلیه ادرار در مثانه قرار می گیرد.
کدام بیماران در ICU نگهداری می شوند؟
وقتی وضعیت بیمار بسیار جدی است.
بیمارانی که عمل جراحی انجام داده اند در این بخش نگهداری می شوند.
بیمارانی که نیاز به مشاهده مداوم و مراقبت ویژه دارند.
بیمارانی که بیماری های جدی مانند نارسایی کبد و نارسایی کلیه و غیره دارند.
بیماران مبتلا به عفونت های شدید مانند ذات الریه ، سپسیس و غیره
مدیر ICU
یکی از متخصصان مراقبت های بهداشتی برای هر بیمار منصوب شده است.
تعداد بسیار کمی از افراد مجاز به ملاقات با بیمار هستند و مجبورند تلفن خود را خاموش نگه دارند و سکوت را در بخش حفظ کنند.
مراقبت از بیماران و مشاهده فعالیت های بهداشتی وظیفه متخصصان مراقبت های بهداشتی است.
بیشتر بدانید: دوره جامع و تخصصی پرستاری دیالیز-دستیار دندانپزشکی چیست؟-آموزش نسخه خوانی و ارزیابی دارو با شرکتهای بیمه ای-دستیار کمک دندانپزشک
CCU
این مخفف واحد مراقبت از قلب است. بیماری قلبی بزرگترین قاتل جهان است. برخی از بیمارستان ها برای بیمار که از مشکلات قلبی رنج می برند، که به عنوان بخش مراقبت از قلب شناخته می شوند، دارای بخش های مراقبت تخصصی هستند. این واحد در بیمارستان های بزرگتر و بیمارستان هایی که جراحی منظم قلب انجام می شود، یافت می شود. پزشکان، پرستاران و کارکنان مراقبت های بهداشتی آموزش دیده در این واحد منصوب شده اند تا از بیماران مراقبت کنند.
کدام بیماران در CCU نگهداری می شوند؟
وقتی بیماران تحت عمل جراحی قلب قرار می گیرند.
پس از عمل جراحی بای پس عروق کرونر، بیمار در CCU نگه داشته می شود.
هنگامی که بیماران از نارسایی قلبی، ایست قلبی و غیره رنج می برند.
تجهیزات مورد استفاده در CCU
دستگاه ECG: تمام فعالیتهای انجام شده توسط قلب توسط یک دستگاه ECG مدیریت می شود که این فعالیت را از طریق نمودار نشان می دهد. در آن نمودار ، R سرعت پمپاژ قلب را نشان می دهد و ، سرعت ورود جسورانه به قلب را نشان می دهد.
دستگاه فشار خون: سرعت و فشار خون با این دستگاه اندازه گیری می شود.
لوله قفسه سینه: از آن برای از بین بردن هوا از سینه استفاده می شود و در قفسه سینه قرار می گیرد.
دستگاه تنفس: از آن برای تأمین اکسیژن به ریه ها و کمک به بیماران برای تنفس استفاده می شود.
خط PICC: این یک لوله نازک است که برای تأمین دارو به طور مستقیم به رگهای بزرگی که در نزدیکی قلب هستند، استفاده می شود.
برای جلوگیری از حمله قلبی چه نکاتی را باید در نظر گرفت؟
حمله قلبی (انفارکتوس میوکارد) یک وضعیت بالینی است که منجر به آسیب به بافت قلب (میوکارد) در نتیجه انسداد عروق تغذیه کننده قلب، معروف به عروق کرونر می شود. حمله قلبی همچنان شایع ترین علت مرگ در سراسر جهان و ترکیه است. سالانه حدود 200 هزار نفر در ترکیه بر اثر سکته قلبی جان خود را از دست می دهند. متأسفانه به دلایلی مانند بدتر شدن عادات غذایی، افزایش نرخ چاقی، استعمال دخانیات، عوامل استرس زای محیطی بیش از حد و آلودگی هوا، این تعداد هر ساله افزایش می یابد.
بنابراین، راه های پیشگیری از حمله قلبی چیست؟
ترک سیگار
سیگار به سطح داخلی رگ که به اندوتلیوم معروف است آسیب می رساند و همچنین سیالیت خون را کاهش می دهد، یعنی لخته شدن خون را افزایش می دهد. در اندوتلیوم آسیب دیده، با افزایش لخته شدن، خطر انسداد رگ بسیار بیشتر می شود. سیگار کشیدن همچنین با افزایش فشار خون و ایجاد انقباض عروق (واواسپاسم) به آسیب اندوتلیال کمک می کند. آترواسکلروز در بیماران سیگاری بسیار شایع تر است و انسداد شریان پا تقریباً منحصراً در افراد سیگاری رخ می دهد. همچنین نباید جایگاه سیگار را در پاتوفیزیولوژی سرطان فراموش کرد. متأسفانه سیگار یکی از علل همه سرطان هایی است که در بدن دیده می شود.
کنترل فشار خون
فشار داخل سیاهرگ به عنوان فشار خون تعریف می شود. هرچه فشار خون بالاتر باشد، تروما به سطح داخلی رگ بیشتر می شود. بنابراین فشار خون باید در محدوده طبیعی نگه داشته شود. تعریف فشار خون بالا به مقادیر بالای 130/80 میلی متر جیوه اشاره دارد. نکته ای که در اینجا نباید فراموش کرد این است که فشار خون سیستولیک و دیاستولیک هر دو باید در محدوده طبیعی باشد. حتی یک مقدار بالا برای تعریف فشار خون کافی است. اگرچه از بیمار به بیمار دیگر متفاوت است، درمان دارویی معمولاً در مقادیر بالای 135/85 میلیمتر جیوه مورد نیاز است. تغییر سبک زندگی در کنترل فشار خون بسیار موثر است. رژیم غذایی بدون نمک، ورزش منظم و کنترل وزن می تواند به اندازه درمان پزشکی در کنترل فشار خون به ویژه در بیماران جوان موثر باشد. نکته مهمی که در مورد فشار خون باید به خاطر داشت این است که فشار خون بالا معمولاً باعث شکایات بالینی هم نمی شود. بنابراین حتی در صورت عدم وجود شکایت باید حداقل ماهی یک بار فشار خون اندازه گیری شود و در موارد بالای 80/130 میلی متر جیوه به پزشک مراجعه شود.
مبارزه با دیابت
دیابت که معمولاً به عنوان دیابت شناخته می شود، یکی از شایع ترین علل انسداد قلب و عروق است. قند اضافی در خون در سطح داخلی رگ ها تجمع می یابد و باعث تصلب شرایین می شود. ابتلا به دیابت به دلیل موقعیت های منفی مانند تغذیه نامتعادل، چاقی، کم تحرکی و زندگی پر استرس روز به روز در حال افزایش است و متاسفانه در سنین پایین تر دیده می شود. موثرترین راه برای محافظت در برابر دیابت، کسب عادات تغذیه ای متعادل و ورزش است. دیابت یک سیر موذی مانند فشار خون دارد و ممکن است در مراحل اولیه بیماری هیچ شکایتی وجود نداشته باشد. این باعث تاخیر در تشخیص می شود. به همین دلیل باید معاینات پزشکی به صورت دوره ای انجام شود و بیماری قبل از اینکه باعث آسیب به اندام های انتهایی شود باید تشخیص داده و درمان شود.
کنترل کلسترول
کلسترول، ماده ای که می تواند در بدن تولید شود یا از بیرون با غذا مصرف شود، برای بدن ضروری است. به عنوان مثال، کلسترول در بسیاری از سنتز هورمون ها استفاده می شود. با این حال، کلسترول اضافی دلیل اصلی تجمع در دیواره عروقی و شروع تشکیل آترواسکلروز است. بنابراین، عبارت «کمتر بیشتر، بیشتر مضر است» تعریف مناسبی برای کلسترول است. دو نوع کلسترول وجود دارد: کلسترول LDL که به عنوان بد شناخته می شود و کلسترول HDL که به کلسترول خوب معروف است. کلسترول LDL همان چیزی است که باعث تصلب شرایین می شود. مقدار نرمال زیر 130 میلی گرم در دسی لیتر است. ضرورت درمان دارویی برای کلسترول بسته به عوامل خطر بیماری قلبی عروقی و سطح کلسترول خون بیمار متفاوت است. به عبارت دیگر، درمان های دارویی کلسترول، درمان های فردی هستند. بسته به ساختار عروقی بیمار یا عوامل خطر، ممکن است درمان دارویی تهاجمی انجام شود یا پیگیری بدون دارو انجام شود.
کنترل وزن
چاقی یکی از عوامل خطر مهم بیماری های قلبی عروقی است. متأسفانه در جامعه ما به دلیل شرایطی مانند تغذیه نامتعادل، کم تحرکی و زندگی پر استرس، بروز چاقی روز به روز در حال افزایش است. تشخیص با محاسبه «شاخص توده بدن» انجام می شود. اگر این مقدار بالای 30 باشد چاقی و اگر بالای 40 باشد چاقی مرضی (کشنده) تعریف می شود. اساس مبارزه با چاقی ورزش منظم و تغذیه متعادل است. باید پیاده روی منظم و کم خوردن را به عادت تبدیل کنیم. یک متخصص تغذیه ممکن است در ابتدا توصیه هایی را در مورد عادات غذایی توصیه کند. با وجود این، درمان های پزشکی نیز وجود دارد که اخیراً برای بیمارانی که نمی توانند وزن کم کنند، اما در کوتاه مدت بسیار موفق هستند، در دسترس قرار گرفته است. بنابراین می توان توصیه های پزشک را نیز در نظر گرفت. جراحی چاقی باید در بیمارانی در نظر گرفته شود که با وجود ورزش، رژیم غذایی و درمان پزشکی هنوز نمی توانند وزن خود را کاهش دهند. اما درمان جراحی هرگز نباید به عنوان یک راه حل تلقی شود. نباید فراموش کرد که بیمارانی که نمی توانند عادات غذایی خود را تغییر دهند پس از جراحی دوباره وزن اضافه می کنند.
دور شکم به اندازه شاخص توده بدن مهم است. دور شکم موازی با چربی احشایی است. نوع روغن کاری بر اساس جنسیت متفاوت است. مردان به طور کلی در اطراف شکم که به نوع سیب معروف است و زنان در اطراف باسن که به نوع گلابی معروف است اضافه وزن پیدا می کنند. دور کمر ایده آل؛ برای مردان کمتر از 102 سانتی متر و برای زنان 90 سانتی متر است.
رژیم غذایی سالم
در این دوره که با زمان مسابقه می دهیم، متاسفانه عادت غذایی سبک فست فود روز به روز در حال افزایش است. تعجب آور نیست که در صورت مصرف بیش از حد این محصولات که دارای محتوای چربی حیوانی بالا، کالری بالا، مواد افزودنی برای افزایش ماندگاری و محتوای نمک بالا هستند، بیماری هایی مانند چاقی، فشار خون، کلسترول و دیابت افزایش می یابد. تغذیه سبک فست فود؛ باعث بسیاری از بیماری ها مانند بیماری های قلبی عروقی، بیماری های دستگاه گوارش و سرطان می شود. مصرف الکل همچنین به دلیل قند موجود در آن می تواند باعث چاقی و دیابت شود. الکل همچنین می تواند بار مایعات بدن را افزایش دهد که می تواند منجر به بدتر شدن نارسایی قلبی و تپش قلب شود.
تغذیه به سبک مدیترانه ای؛ روغن زیتون یکی از کلیدهای محافظت در برابر بیماری های قلبی عروقی است. با اثر آنتی اکسیدانی خود تصلب شرایین را کاهش می دهد و به دلیل اینکه چربی غیر اشباع (غیراشباع) است، اثر کاهش دهنده کلسترول دارد. در تغذیه؛ غذاهایی با ارزش غذایی بالا، ساختار فیبر، محتوای امگا 3 و کربوهیدرات کم باید ترجیح داده شوند.
ورزش منظم
حتما باید روزانه 45-60 دقیقه ورزش کنیم. ورزش با کنترل فشار خون، کاهش سطح قند و کلسترول و کنترل وزن از ما در برابر بیماری های قلبی عروقی محافظت می کند. در صورت امکان ورزش باید هر روز انجام شود. ورزش های هوازی مانند پیاده روی سریع، آهسته آهسته دویدن، دوچرخه سواری یا شنا باید به جای ورزش های مبتنی بر قدرت عضلانی ترجیح داده شوند. ورزش باید ضربان قلب را افزایش دهد، باعث تعریق خفیف شود و نباید به صورت خرید باشد. اینکه بتوانیم در حین پیاده روی راحت با شخصی که با او راه می رویم صحبت کنیم به این معنی است که سرعت ما ناکافی است. از نظر طب پیشگیرانه، یک ساعت پیاده روی در روز می تواند بسیار مفیدتر از نسخه ای باشد که پزشک به شما می دهد.
معاینه منظم پزشک
اکثر بیمارانی که دچار حمله قلبی می شوند هیچ شکایت قابل توجهی را قبل از حمله توصیف نمی کنند. علاوه بر این، بیماری های مزمن ممکن است علائم بالینی را قبل از ایجاد آسیب نهایی نشان ندهند. بنابراین، معاینات سالانه به ویژه برای افراد در گروه در معرض خطر بسیار مهم است. این بررسی ها در زنان یائسه، بیماران مرد بالای 40 سال، سیگاری ها و بیماران دیابتی اهمیت بسیار بیشتری دارد.
به طور خلاصه؛ با معاینات منظم پزشکی، تغییر عادات غذایی، ورزش منظم و تشخیص زودهنگام و درمان بیماری های مزمن می توان از بیماری های قلبی محافظت کرد.