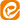مدرک بین المللی دیالیز؛ دیالیز چیست؟
دیالیز به فرآیند فیلتر کردن مواد انباشته شده در بدن از طریق یک غشای نیمه تراوا زمانی گفته می شود که کلیه ها نمی توانند وظایف خود را به اندازه کافی انجام دهند. این بر اساس انتشار آب و الکترولیت در نقطه غلظت بالا به غلظت پایین است.
هدف اصلی دیالیز؛ حذف اوره و فرآورده های مشابه اسید اوریک که در نتیجه متابولیسم پروتئین ایجاد می شوند، تضمین تعادل الکترولیت های سرم در بدن، جلوگیری از اسیدوز، حذف مایعات انباشته شده در بدن و جلوگیری از سوء تغذیه با تامین پروتئین و انرژی کافی و متعادل کردن بدن... است.
برای گذراندن دوره های آموزشی دیالیز با ما تماس بگیرید
این یک روش درمانی است که در آن مواد زائد موجود در خون با استفاده از غشای نیمه تراوا و انتشار به مایع دیالیز وارد شده و بار مایع خارج سلولی بدن کاهش می یابد. خون بیمار در داخل دیالیز که مایع دیالیز است که به عنوان یک کلیه مصنوعی در خارج از بدن عمل می کند، گردش می کند. فضای داخلی دیالیز از دو ناحیه مختلف تشکیل شده است و این نواحی توسط یک غشای نیمه تراوا از هم جدا شده اند. غشاء ساختاری متشکل از سوراخ های میکروسکوپی دارد. یک طرف غشاء حاوی خون بیمار حاوی عناصر سمی است، در حالی که طرف دیگر غشاء حاوی محلول دیالیز است. تبادل مایعات و الکترولیت ها بین خون و مایع دیالیز توسط رویدادهای انتشار و اسمز انجام می شود.
مایع دیالیز حاوی موادی مانند دکستروز، سدیم، استات، منیزیم، کلسیم، کلر و سدیم است. موادی که باعث ایجاد اثرات سمی در بدن می شوند مانند پتاسیم، فسفر، کراتین، اوره و اسید اوریک که در خون تجمع می یابند و باید دفع شوند، به مایع دیالیز منتقل می شوند. کلسیم و بی کربنات که مواد موجود در مایع دیالیز هستند از مایع دیالیز به خون منتقل می شوند.
چه کسانی باید دیالیز شوند؟
تا 90 درصد از دست دادن عملکرد کلیه،
خونریزی ناشی از نارسایی مزمن کلیه،
بدتر شدن وضعیت تغذیه و اسیدوز متابولیک
با اختلال شناختی خفیف،
داشتن هیپوولمی که با رژیم غذایی و دارو قابل کنترل نیست،
موارد با احساس ضعف و خستگی فزاینده تحت درمان دیالیز قرار می گیرند.
درمان همودیالیز چگونه اعمال می شود؟
یک مرحله مهم قبل از شروع درمان همودیالیز، انجام عمل جراحی جزئی برای دسترسی به عروق است. دسترسی عروقی شما راه نجات شما برای اتصال به دیالیز خواهد بود. دیالیز خون را با سرعت بالایی از فیلتر عبور می دهد زیرا جریان خون بسیار قوی است. دستگاه در هر دقیقه تقریباً نیم لیتر خون می کشد و برمی گرداند. دسترسی در طول دیالیز به درستی انجام می شود تا خون شما با سرعت بالایی در بدن شما جریان یابد و به بدن شما بازگردد. جلسات درمان همودیالیز سه بار در هفته و یک جلسه به طور متوسط 4 ساعت طول می کشد و سه راه مختلف برای دسترسی عروقی می توان دنبال کرد. این ها به عنوان FISTULA شریانی وریدی (FISTULA A-V)، پیوند شریانی وریدی (GREFT A-V) و کاتتر طبقه بندی می شوند.
FISTULA شریانی وریدی (A-V FISTULA):
رایج ترین و مفیدترین راه دسترسی عروقی برای تجویز همودیالیز FISTULA A-V است. کاربرد FISTULA نسبت به سایر روشهای دسترسی عروقی طولانیتر است و کمتر با عفونت مواجه میشود. FISTULA شریانی وریدی از اتصال شریان رادیال در ساعد به ورید سفالیک تشکیل می شود. فشار خون در رگ ها بالاست و چون جریان سریعی دارد، خون از شریان به ورید می رسد.
به طور کلی، پس از یک دوره عمل FISTULA، بزرگ شدن ورید مشاهده می شود و دیواره ورید ضخیم می شود. پس از اعمال FISTULA A-V، مسیر دسترسی عروقی را نمی توان فورا مورد استفاده قرار داد زیرا برای مناسب شدن FISTULA زمان می برد. دو سوزن به FISTULA وارد می شود تا تبادل خون بین بدن و دیالیزور امکان پذیر شود. در حالی که یکی از سوزن ها خون را به دیالیز می برد، دیگری خون تمیز شده را از دیالیز به بدن می فرستد. FISTULA A-V یک مسیر دسترسی عروقی است که می توان از آن برای سالیان متمادی استفاده کرد و وجود FISTULA در بازو مانع از انجام فعالیت های روزانه شما نمی شود.
پیوند شریانی وریدی (A-V GRAFT):
پیوند شریانی وریدی یکی دیگر از مسیرهای دسترسی عروقی دیالیز طولانی مدت است که می تواند در مواقعی که عروق کافی برای اعمال FISTULA A-V وجود ندارد یا زمانی که FISTULA A-V متوقف شده است اعمال شود. در روش پیوند، قطعه کوچکی از لوله نرم مصنوعی زیر پوست قرار می گیرد و شریان و ورید با این قطعه لوله متصل می شوند. سوزن ها در این پیوند ایجاد شده قرار می گیرند. پیوندهای A-V یک مسیر دسترسی عروقی با خطر بالاتر عفونت و انعقاد در مقایسه با FISTULA A-V هستند.
کاتتر:
در صورت نیاز به شروع فوری همودیالیز، روش کاتتر مناسب ترین گزینه است. یک لوله انعطاف پذیر (کاتتر) در ورید گردن، قسمت پایین ترقوه یا در کشاله ران قرار می گیرد. فقط برای استفاده کوتاه مدت قابل استفاده می باشد.
این فرآیند حذف مواد زائد و مایع اضافی انباشته شده در بدن افرادی است که کلیههای آنها (زیر 15٪) کار نمیکند با استفاده از یک غشای نیمه تراوا. به عنوان غشاء، یا از صفاق طبیعی بیمار (دیالیز صفاقی) یا یک غشای مصنوعی (همودیالیز) استفاده می شود. در یک طرف این غشای نیمه تراوا خون بیمار و در طرف دیگر مایعی به نام دیالیز وجود دارد. مواد زائد و مایع اضافی با عبور به سمت تمیز از بدن خارج می شوند.
دیالیز صفاقی (دیالیز شکمی): از غشای داخل شکمی بیمار به عنوان غشای نیمه تراوا استفاده می شود. برای استفاده، یک لوله بلند نازک به نام کاتتر در زیر ناف قرار می گیرد. مایع در اینجا داده می شود. پس از مدت زمان معینی، مایع خارج می شود. مواد زائد باقیمانده و مایع اضافی بدن در مایع گرفته شده وجود دارد.این فرآیند چهار بار در روز یا در طول شب با وسایلی که این تبادل را انجام می دهند انجام می شود.
همودیالیز: این فرآیند به صورت جمعی در دستگاه های دیالیز و مراکزی که برای این منظور باز می شوند و یا به صورت دیالیز خانگی متصل به مرکز اعمال می شود. برای اتصال به دستگاه، خط داخل وریدی مورد نیاز است. این کار توسط کاتترهایی که در وریدهای متوسط بزرگ قرار داده می شوند یا با یک عمل جراحی جزئی (فیستول) که معمولاً روی بازوی چپ انجام می شود، فراهم می شود. بیماران معمولاً چهار ساعت و سه بار در هفته در دستگاه می مانند.
بیشتربدانید:دیالیز بین المللی-تئوری دیالیز-گواهی بین المللی-دیالیز در پرستاری-پرستاری دیالیز-آموزش دیالیز-عملی دیالیز
Covid19 در بیماران دیالیزی و پیوند کلیه
بیماران مبتلا به نارسایی کلیه قبلی، تحت همودیالیز یا پیوند کلیه چگونه در بیماری COVID-19 تحت تأثیر قرار می گیرند؟ در یک مطالعه، 37 نفر از 230 بیمار همودیالیزی و 4 نفر از 33 پرسنل مبتلا به COVID-19 تشخیص داده شدند. مرگ و میر بیشتر به دلیل حوادث قلبی عروقی، عروق مغزی و هیپرکالمی بود. بیان شد که بیماران علائم خفیف تری را نشان می دهند و یافته های پنومونی در بیماران همودیالیزی کمتر دیده می شود. در این مطالعه، سطح سیتوکین های التهابی در بیماران همودیالیزی کمتر بود. به همین دلیل، تفسیر شده است که سرکوب سیستم ایمنی در بیماران دیالیزی ممکن است از طوفان سیتوکین محافظت کند. در یک مطالعه در ایتالیا، 20 بیمار پیوند کلیه، 21 بیمار دیالیزی و 5 بیمار نارسایی مزمن کلیه جبران شده با تشخیص کووید 19 پیگیری شدند. 19/20 از بیماران پیوند کلیه، 17/21 از بیماران تحت دیالیز و 4/5 از بیماران مبتلا به نارسایی مزمن کلیه به ترتیب تحت درمان ضد ویروسی و هیدروکسی لوروکین قرار گرفتند. دگزامتازون در 11 بیمار پیوندی، 4 بیمار دیالیزی، 1 بیمار CRF و توسیلیزوماب 6 بیمار پیوندی و 1 بیمار دیالیزی استفاده شد. 5 نفر از بیماران پیوندی و دیالیزی و 2 نفر از بیماران مزمن کلیوی فوت کردند. در مقاله توصیه می شود که این بیماران در درجه اول توسط بخش نفرولوژی پیگیری شوند. جدای از این، درمان با هدف تکثیر ویروسی و اثر سیتوپاتیک (کلروکین، لوپیناویر/ریتوناویر، دارونوویر/ریتونویر، داروناویر/کوبیسیستات) و 7 تا 10 روز پس از شروع علائم مرتبط با درگیری پیشرونده ریه، دوره مورد نیاز برای حمایت از اکسیژن، سیتوکین است. انتشار یا افزایش التهاب (سیتوکین) داروهای سرکوب کننده سیستم ایمنی در طول طوفان توصیه شده است.
به طور کلی، بیماران تحت پیوند کلیه و دیالیز، گروه مستعدتری نسبت به عفونت ها هستند. دلایل این امر این است که این بیماران به دلیل بیماری اولیه خود سرکوب کننده سیستم ایمنی هستند و تماس های مکرری با بیمارستان/موسسات بهداشتی دارند. اقدامات حفاظتی و کنترلی برای این گروه هم در دنیا و هم در کشور ما وجود دارد. در زمان شیوع بیماری همه گیر، توصیه می شود بیماران دیالیز در منزل به جای مراجعه به مراکز درمانی برای کنترل، از طریق تلفن پیگیری کنند و پرسنل بهداشتی نیز مراجعه به منزل را به حداقل برسانند. توصیه می شود بیماران در مراکز دیالیز و یا در حین پیگیری در یک منطقه جداگانه و با حداقل تماس پیگیری شوند. در راهنمای وزارت بهداشت بر آموزش بیماران و پرسنل مراکز دیالیز، زیر سوال بردن علائم بیماران و بستگان آنها، استفاده از ماسک و پیگیری بیمار و تماس تاکید شده است. توصیه می شود بیماران یا پرسنل بهداشتی دارای یافته های سازگار با کووید 19 به محل دیالیز مراجعه نکنند، وضعیت خود را تلفنی اطلاع دهند، در صورت لزوم به مرکز مربوطه هدایت شوند، دارای فضای گردش خون در واحدهای دیالیز باشند و قوانین نظافت را رعایت کنند.