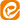دوره آموزش CRRT؛ بیماران بدحال از سرعت متابولیسم بسیار بالاتری نسبت به حالت عادی برخوردارند زیرا بدن آنها تلاش می کند تا از بیماری بهبود یابد. بسیاری از آنها سپتیک و کم فشار هستند. آنها به داروهای وازواکتیو و پاکسازی مداوم مواد زائد نیاز دارند در حالی که همزمان حجم زیادی مایع را دریافت می کنند، مانند تزریق دارو و مواد مغذی و اینوتروپیک برای درمان افت فشار خون. حذف سریع مقادیر زیادی از آب پلاسما، همانطور که در طول همودیالیز متناوب (IHD) رخ می دهد، نشان داده نمی شود زیرا افت فشار خون را بدتر می کند.

برای گذراندن دوره آموزش CRRT با ما تماس بگیرید
درعوض، بیماران بدخیم کم فشار خون نیاز به درمان جایگزینی کلیوی دارند که مواد زائد و آب را به آرامی از بین ببرد و در عین حال افت فشار خون کمی ایجاد کند یا بدون آن باشد. درمانی که بیشتر مورد استفاده قرار می گیرد، درمان جایگزینی مداوم کلیه (CRRT) است. در این شکل آهسته همودیالیز، خون بیمار خارج شده و از طریق هموفیلتر که شبیه دیالیز است، پمپ می شود. CRRT به جلوگیری از نوسانات همودینامیک رایج در IHD سریعتر کمک می کند. همچنین، هموفیلتر CRRT حاوی فیبرهای توخالی متعددی است که خون از طریق آنها پمپاژ می شود. این منافذ بسته به درمان تجویز شده و اندازه مولکولی ماده، امکان حذف مواد زائد کوچکتر و بزرگتر، الکترولیت ها، و سایر مواد (مانند سایتوکین های پیش و ضد التهابی) را فراهم می کند. اگرچه غشای هموفیلتر می تواند این مواد را حذف کند، اما منافذ غشایی آن برای حذف مولکول های بزرگتر سلول های خونی و پروتئین ها بسیار کوچک است.
CRRT یک درمان جایگزین موثر کلیوی برای حذف ضایعات و آب اضافی پلاسما در بیماران بدحال است - به ویژه آنهایی که فشار خون پایینی دارند و نمی توانند جابجایی سریع مایعات و الکترولیت های همودیالیز را تحمل کنند. کنترل مداوم وضعیت مایع را فراهم می کند، ثبات همودینامیک را حفظ می کند، تغذیه غنی از پروتئین را در حین دستیابی به کنترل اورمیک فراهم می کند، تعادل الکترولیت ها را حفظ می کند و به جلوگیری از تغییرات آب داخل مغزی کمک می کند. این به آرامی آب پلاسما (اولترافیلترات) را از طریق اولترافیلتراسیون که با ایجاد فشار غشایی در هموفیلتر بیشتر از فشار انکوتیک پلاسما حاصل می شود، خارج می کند. اختلاف فشار منجر به حذف آب از خون می شود.
اگر علاقمند به گذراندن دوره آموزش CRRT هستید با مرکز علم اندیشان پرستاری میتوانید با کمک اساتید و مدرسین برجسته ما آموزش های لازم را بیاموزید.
انواع CRRT
چهار نوع درمان CRRT عبارتند از: همودیالیز وریدی مداوم، هموفیلتراسیون وریدی مداوم، همودیافیلتراسیون وریدی مداوم و اولترافیلتراسیون مداوم آهسته.
به دست آوردن دسترسی
یک کاتتر دیالیز موقت برای خارج کردن و برگشت خون بیمار وارد می شود. کاتتر در یک ورید بزرگ-معمولاً ورید ساب کلاوین، فمورال یا ژوگولار داخلی قرار می گیرد. ورید ژوگولار داخلی ترجیح داده می شود زیرا امکان دسترسی به خون در نزدیکی دهلیز راست را فراهم می کند و کمترین احتمال ایجاد عفونت را دارد. (با کاتتر ساب کلاوین، تنگی ساب کلاوین ممکن است رخ دهد.) کاتتر دیالیز موقت به عنوان یک خط مرکزی در نظر گرفته می شود، بنابراین باید از تکنیک استریل دقیق در هنگام دسترسی یا دستکاری کاتتر استفاده شود.
یک کاتتر با عملکرد مناسب برای CRRT کارآمد ضروری است. اگر نتوان خون را با سرعت جریان مناسب خارج کرد، درمان موثر نخواهد بود. نرخ جریان خون معمولی در CRRT بین 150 تا 250 میلیلیتر در دقیقه است که بسیار کندتر از نرخهای معمول IHD 300 تا 400 میلیلیتر در دقیقه است. نرخهای پایینتر مناسب هستند زیرا CRRT بهجای چند ساعت، مانند IHD، 24 ساعت در روز برای چندین روز اجرا میشود.
حفظ تعادل مایع در طول CRRT
نفرولوژیست حجم اولترافیلترات را بر اساس فشار خون بیمار، مایعات مصرفی روزانه، خروجی مایع (در صورت وجود) و مایع اضافی که بیمار به دست آورده است، تعیین می کند. حجم حذف سفارش شده، که ممکن است از هیچ تا 100 میلی لیتر یا بیشتر در هر ساعت متغیر باشد، در دستگاه CRRT برنامه ریزی می شود.
متخصصان بالینی باید هر یک ساعت اثرات حذف مایعات را ارزیابی کنند. مجموع مقدار روزانه مایع خارج شده ممکن است از 75 میلی لیتر در ساعت بیشتر شود تا بیمار به وزن طبیعی ("خشک") خود نزدیک شود. با این حال، هنگام تعیین حذف حجم مایع ساعتی باید وضعیت بالینی در نظر گرفته شود. یک بیمار با کاهش فشار خون قابل توجه ممکن است حذف 75 میلی لیتر در ساعت را تحمل نکند. بنابراین حتی اگر دستور نیاز به حذف 75 میلیلیتر در ساعت باشد، ممکن است آب پلاسما در ابتدا به مقادیر کمتری مانند 25 تا 50 میلیلیتر در ساعت برداشته شود و سپس میزان تحمل بیمار ارزیابی شود. این مقدار به همراه میزان مصرف یک ساعت قبل، پس از محاسبه مقدار بر اساس تعادل سیال، به عنوان یک ضرر خالص در دستگاه CRRT برنامه ریزی می شود.
اکثر بیماران درجاتی از اضافه بار مایع در طول CRRT دارند. بسیاری از آنها به طور قابل توجهی بالاتر از وزن "خشک" خود هستند به دلیل ناتوانی در رسیدگی به حجم زیاد مایعات تزریق شده روزانه (مانند تغذیه تزریقی، فرآورده های خونی، آنتی بیوتیک ها و مایعات نگهدارنده). همچنین، بسیاری از بیماران بدحال به دلیل جابهجایی مایعات داخل عروقی و عملکرد ناکافی کلیه، نمیتوانند مایعات را به طور مؤثری حرکت دهند.
برون ده ادرار در طول CRRT
در یک فرد سالم طبیعی، برون ده ادرار از حدود 0.5 تا 2.0 میلی لیتر بر کیلوگرم در ساعت، بسته به مصرف مایعات متغیر است. این شامل تلفات غیر محسوس است. اما بیماران بدحال ممکن است مقادیر بیشتری مایعات دریافت کنند. بنابراین مقدار مایعی که باید طی 24 ساعت خارج شود می تواند بسیار بیشتر از یک فرد سالم باشد.
در طی یک دوره 24 ساعته، CRRT باید کل مقدار مایعی را که بیمار در طول یک روز دریافت می کند حذف کند. بنابراین برای بیماری که در مجموع 1500 میلی لیتر مایع در روز دریافت می کند، مایع باید با سرعت حدود 62 میلی لیتر در ساعت خارج شود. به خاطر داشته باشید که برای جلوگیری از اضافه بار مایع در طول CRRT، مایع اضافی تجویز شده باید به عنوان مایع اضافی در نظر گرفته شود. برای محاسبه برون ده ادرار ساعتی، وزن بیمار را در 0.5 میلی لیتر بر کیلوگرم ضرب کنید.
اگر علاقمند به گذراندن دوره آموزش CRRT هستید با مرکز علم اندیشان پرستاری میتوانید با کمک اساتید و مدرسین برجسته ما آموزش های لازم را بیاموزید.
جلوگیری از لخته شدن در مدار
لخته شدن در مدار یکی از عوارض شایع CRRT است. برای حفظ پتنت مدار می توان از چندین روش استفاده کرد. تزریق هپارین ارزان و ساده است، اگرچه همیشه به اندازه سایر روش های ضد انعقاد کارآمد نیست. (در هر نوع CRRT، هدف ضد انعقاد بیمار نیست، بلکه جلوگیری از خونریزی و جلوگیری از لخته شدن مدار است.) هپارین به طور مداوم بلافاصله قبل از آن به سمت شریانی مدار CRRT (به نام پیش فیلتر) تزریق می شود. خون وارد هموفیلتر می شود. مطالعات انعقادی هدف باید برای کمک به حفظ زمان لخته شدن فعال در 140 تا 180 ثانیه و زمان ترومبوپلاستین جزئی فعال (aPTT) در 55 تا 100 ثانیه یا حدود دو برابر مقدار طبیعی انجام شود.
آرگاتروبان، یک مهارکننده ترومبین، ممکن است در بیمارانی که دچار ترومبوسیتوپنی ناشی از هپارین می شوند استفاده شود. اگرچه در ضد انعقاد CRRT بسیار موثر است، اما گرانتر از هپارین است. مانند هپارین، به پیش فیلتر تزریق می شود. در طول تجویز آرگاتروبان، فاکتورهای انعقادی را به طور منظم کنترل کنید. طبق دستور، aPTT را در حدود دو برابر مقدار معمولی نگه دارید.
ضد انعقاد سیترات
سیترات در حال تبدیل شدن به ضد انعقاد CRRT ترجیحی است حتی اگر استفاده از آن برای این منظور خارج از برچسب باشد. این یا از پیش فیلتر یا به عنوان یک محلول جایگزین تزریق می شود. خون برای تکمیل فرآیند لخته شدن به کلسیم نیاز دارد. سیترات با کلسیم در خون متصل می شود و از لخته شدن آن جلوگیری می کند. سپس سیترات در کبد و ماهیچه های اسکلتی به بی کربنات و آب متابولیزه می شود.
از آنجایی که سیترات سطح کلسیم یونیزه شده خون را کاهش می دهد، کلسیم باید به صورت داخل وریدی داده شود. به طور مداوم جایگزین کلسیم متصل می شود. تجویز سیترات مستلزم نظارت دقیق کلسیم یونیزه از مدار CRRT و بیمار است. کلسیم یونیزه شده در مدار معمولاً بین 0.20 تا 0.30 mmol/L نگه داشته می شود که در حین حرکت خون در مدار، فرآیند انعقاد را قطع می کند. طبق دستور، سیترات و قطره های کلسیم را با توجه به سطح کلسیم بیمار افزایش یا کاهش دهید که باید در فواصل زمانی معین مصرف شود. هنگامی که CRRT معلق است (مانند زمانی که بیمار نیاز به سفر دارد)، تزریق سیترات و کلسیم را متوقف کنید تا از عوارض جانبی جلوگیری شود.
بدانید که تزریق سیترات به تنهایی بدون کلسیم ممکن است باعث خونریزی و آریتمی قابل توجهی شود و تزریق کلسیم بدون سیترات می تواند باعث آریتمی یا ایست قلبی شود. همچنین توجه داشته باشید که از آنجایی که هر مولکول سیترات به سرعت به سه مولکول بی کربنات متابولیزه می شود، تزریق مداوم سیترات بیمار را در معرض خطر آلکالوز متابولیک قرار می دهد. حتماً مقادیر آزمایشگاهی را به طور منظم برای آلکالوز کنترل کنید. استفاده از یک پروتکل برای تجویز سیترات و تیتراسیون مفید است. علیرغم معایب ضد انعقاد سیترات، مطالعات نشان می دهد که مدار CRRT را از لخته شدن پاک نگه می دارد و خطر خونریزی را کاهش می دهد.
مدیریت پرستاری
مراقبت های زیر را برای بیمار دریافت کننده CRRT ارائه دهید:
برای ارزیابی خروج مایع، بیمار را روزانه وزن کنید.
به یاد داشته باشید که ضد انعقاد در طول CRRT می تواند منجر به خونریزی شود. علائم و نشانه های خونریزی در مخاط دهان، آسپیراسیون معده، مدفوع و محل های تزریق را بررسی کنید. مطالعات انعقادی را به طور منظم بررسی کنید.
اقدامات لازم برای جلوگیری از هیپوترمی انجام شود. در طول CRRT، حدود 150 تا 250 میلی لیتر حجم خون در خارج از بدن در مدار CRRT باقی می ماند. بنابراین، خون ممکن است خنک شود و باعث کاهش دمای بیمار شود. به طور منظم دما را کنترل کنید برای کمک به جلوگیری از هیپوترمی، سازندگان گرم کننده هایی را برای محلول های CRRT یا گرم کننده های خون برای گرم کردن خون در هنگام بازگشت به بیمار ارائه می دهند. استفاده از پتوی گرم کننده نیز به جلوگیری از هیپوترمی کمک می کند.
سطوح نیتروژن اوره و کراتینین خون را حداقل روزانه برای ارزیابی اثربخشی CRRT بررسی کنید.
به طور معمول شمارش کامل خون بیمار را کنترل کنید تا در صورت لخته شدن ناگهانی مدار CRRT، از دست دادن خون ناخواسته را بررسی کنید.
سطح الکترولیت را بررسی کنید. (الکترولیت ها در اولترافیلترات حذف شده توسط CRRT فیلتر می شوند.) هیپوفسفاتمی در بیماران تحت CRRT شایع است و می توان آن را با مکمل ها یا با افزودن فسفات به مایعات CRRT درمان کرد.
بیشتر بدانید؛دوره آنژیوگرافی در تهران - آنژیوگرافی قلب چیست؟ -دوره CRRT در تهران
آموزش پرستار
برای اطمینان از CRRT موثر، پرستارانی که از بیمارانی که این درمان را دریافت میکنند مراقبت میکنند، باید در کلاسهای این درمان تخصصی شرکت کنند و صلاحیت بالینی را به طور منظم نشان دهند. کلاسها معمولاً شامل آموزش نحوه استفاده از دستگاه CRRT، شناسایی آلارمهای دستگاه، انجام عیبیابی و محاسبه تعادل مایع CRRT است. راههای دیگر برای اطمینان از شایستگی کارکنان شامل استفاده از مربیان برای نظارت اولیه بر پرستاران و خدمت به عنوان مربی است.
CRRT مخفف درمان جایگزینی مداوم کلیه است که به جای کلیه استفاده می شود. تکنیکهای CRRT بیش از 30 سال است که در بخشهای مراقبتهای ویژه انجام میشوند.تکنیکهای پیوسته طبق تعریف 24 ساعته و/یا در صورت نیاز اعمال میشوند.
پلاسمادرمانی به بیماری ها و تکنیک هایی مربوط می شود که شامل مواد اصلی مانند واسطه های التهابی، کلسترول LDL یا آنتی بادی ها می شود. روش های پلاسما درمانی معمولاً 6 تا 10 بار در جلسات 2-4 ساعته اعمال می شوند. درمان های پلاسما معمولاً توسط بخش های نفرولوژی، هماتولوژی یا مراقبت های ویژه انجام می شود.
نارسایی کلیه
ارتقاء عمومی
نارسایی کلیه چیست؟
نارسایی کلیه آخرین مرحله بیماری مزمن کلیه است. به آن بیماری کلیوی مرحله نهایی (ESRD) نیز می گویند. این ناتوانی کلیه ها در حفظ عملکرد خود به اندازه کافی برای زنده ماندن بدون دیالیز یا پیوند کلیه است.
کلیه ها یک جفت اندام هستند که به طور متقارن در دو طرف ستون فقرات، در سطح کمر و نزدیکتر به پشت قرار دارند.
وظیفه اصلی آن در بدن فیلتر کردن خون عبوری و حذف سموم و مواد مضر از بدن است. مواد زائد تولید شده در طی فرآیند تصفیه کلیه ها به مثانه می روند و در طی ادرار از بدن دفع می شوند.
جدای از این، کلیه ها نیز سطح آب بدن را متعادل می کنند، فرم فعال ویتامین D را تولید می کنند، در تولید گلبول های قرمز نقش دارند و از جمله مکانیسم هایی هستند که فشار خون را کنترل می کنند.
نارسایی کلیه زمانی اتفاق میافتد که کلیهها توانایی خود را در فیلتر کردن سموم از خون از دست بدهند. اگر کلیه ها کار خود را به طور منظم انجام ندهند، بدن مملو از سموم می شود. در صورت عدم درمان، این می تواند منجر به نارسایی کلیوی تهدید کننده زندگی شود.
انواع نارسایی کلیه چیست؟
پنج نوع مختلف نارسایی کلیه وجود دارد. اولین مورد نارسایی حاد کلیوی پیش کلیه است. جریان ناکافی خون به کلیه ها می تواند موجب نارسایی حاد کلیه قبل از کلیه شود. بدون جریان خون کافی، سموم نمی توانند توسط کلیه ها فیلتر شوند. این نوع نارسایی کلیه معمولاً پس از شناسایی علت کاهش جریان خون قابل درمان است.
نارسایی حاد کلیوی داخلی می تواند ناشی از ضربه مستقیم به کلیه ها در اثر ضربه فیزیکی یا تصادف باشد. علاوه بر این، اضافه بار سموم و ایسکمی همراه با کمبود اکسیژن به کلیه ها نیز از علل آن هستند. خونریزی شدید، شوک، انسداد عروق خونی کلیه و التهاب مویرگی می تواند باعث ایسکمی شود.
نارسایی مزمن کلیه پیش کلیوی وضعیتی است که در آن کلیه ها شروع به کوچک شدن می کنند و عملکرد خود را از دست می دهند، زیرا کلیه ها برای مدت طولانی خون کافی دریافت نمی کنند.
نارسایی مزمن کلیوی زمانی رخ می دهد که به دلیل بیماری در خود کلیه، آسیب طولانی مدت به کلیه ها وارد شود. بیماری کلیوی داخلی از ضربه مستقیم به کلیه ها به دلیل خونریزی شدید یا کمبود اکسیژن شروع می شود.
نارسایی مزمن کلیه پس از کلیه ناشی از انسداد طولانی مدت مجاری ادراری است. اگر برای مدت طولانی ادرار وجود نداشته باشد، فشار و آسیب به کلیه ایجاد می شود.
مراحل نارسایی کلیه چیست؟
نارسایی کلیه به پنج مرحله طبقه بندی می شود. این موارد از بسیار خفیف (مرحله 1) تا نارسایی کامل کلیه (مرحله 5) متغیر است. با پیشرفت مراحل، علائم و عوارض افزایش می یابد.
مرحله 1 یک مرحله نسبتاً خفیف است. معمولاً هیچ علامت یا عوارض قابل مشاهده ای وجود ندارد. آسیب بسیار کمی به کلیه ها وارد می شود. هنوز هم می توان با مدیریت و حفظ یک سبک زندگی سالم در این مرحله پیشرفت بیماری را کاهش داد.
برای این منظور باید رژیم غذایی متعادل، ورزش منظم، پرهیز از مصرف محصولات تنباکو و حفظ وزن مناسب را رعایت کرد. اگر دیابت وجود دارد، قند خون نیز باید به درستی مدیریت شود.
مرحله 2 بیماری کلیوی هنوز خفیف در نظر گرفته می شود، اما ممکن است نشت پروتئین در ادرار یا آسیب فیزیکی به کلیه ها وجود داشته باشد. رویکردهای سبک زندگی که در فاز 1 مفید هستند در فاز 2 نیز استفاده می شوند.
مرحله 3 بیماری کلیوی متوسط در نظر گرفته می شود. کلیه ها دیگر آنطور که باید کار نمی کنند. مرحله 3 بیماری کلیه گاهی اوقات به 3A و 3B تقسیم می شود. آزمایش خونی که میزان مواد زائد بدن را اندازه گیری می کند، این دو را از هم متمایز می کند.
علائم در این مرحله بارزتر می شوند. تورم در دست ها و پاها، کمردرد و تغییر در تکرر ادرار از شایع ترین علائم هستند. اتخاذ یک سبک زندگی سالم همچنان کمک کننده خواهد بود، اما استفاده از دارو برای درمان علل زمینه ای مشکلات می تواند از این مرحله آغاز شود.
مرحله 4 بیماری کلیوی متوسط تا شدید در نظر گرفته می شود. کلیه ها نمی توانند به خوبی کار کنند، اما مرحله نارسایی کامل کلیه هنوز نرسیده است. از علائم این مرحله می توان به عوارضی مانند کم خونی، فشار خون بالا و بیماری های استخوانی اشاره کرد.
سبک زندگی سالم هنوز حیاتی است. علاوه بر این، می توان از روش های درمانی مختلفی برای کاهش سرعت آسیب به کلیه ها استفاده کرد.
در مرحله 5 کلیه ها یا در نارسایی کامل قرار دارند و یا بسیار نزدیک به آن هستند. علائمی که کلیه عملکرد خود را از دست داده است کاملاً آشکار است. اینها عبارتند از استفراغ و حالت تهوع، تنگی نفس، خارش پوست. افراد در این مرحله نیاز به دیالیز منظم یا پیوند کلیه دارند.
ما در خط مقدم مراقبتهای ویژه با شما همکاری میکنیم تا بتوانید درمانهای دقیق و مؤثر را با اطمینان ارائه کنید.
بیشتربدانید:امدادگر اورژانس-مدیریت زخم بین المللی-دوره مدیریت زخم و استومی-دستیار کنار دندانپزشک-آموزش مدیریت زخم
در حالی که بیماران بخش مراقبت های ویژه (ICU) تحت مراقبت شما نیاز به نظارت و درمان شدید در بیمارستان دارند، دارو اغلب با نیاز همراه است. ما می دانیم که مراقبت از بیماران ICU مسابقه ای با زمان است.
ما متعهد هستیم که شریک تجاری شما با فناوری ها و خدمات پیشرو در صنعت باشیم که از توانایی شما برای ارائه پشتیبانی چند عضوی در ICU پشتیبانی می کند.
آسیب حاد کلیه یک عارضه رایج بیماری های حاد است که ، 1.4 میلیون بیمار نیاز به درمان جایگزینی کلیه در ICU و بیمارستان دارند. به عنوان یک رهبر در CRRT ، فناوری منحصر به فرد ما به شما کمک می کند تا بیماران خود را با ARF درمان کنید. ما همچنین متعهد به همکاری با شما برای بهبود گزینه های درمانی و ارائه آموزش های جامع و پشتیبانی بالینی و فنی مداوم هستیم.
مرکز علم اندیشان پرستاری،یک موسسه آموزشی ثبت شده به شماره 54147 است که با هدف توسعه علوم پرستاری در ابتدای سال 1401 فعالیت خود را آغاز نموده است .
این مجموعه با در اختیار داشتن کادر مجبری از اساتید و مدرسین برجسته حوزه های مختلف علوم پزشکی،پرستاری و پیراپزشکی تلاش دارد تا بستری مناسب جهت آموزش های ضمن خدمت پرستاران فراهم سازد.
اگر علاقمند به گذراندن دوره آموزش CRRT هستید با مرکز علم اندیشان پرستاری میتوانید با کمک اساتید و مدرسین برجسته ما آموزش های لازم را بیاموزید.
تماس با ما